El gasto público en servicios de prevención y salud pública en España antes de la COVID-19. Los datos nacionales
Fecha: enero 2021
Marta Trapero-Bertran* y Félix Lobo**
COVID-19, Sanidad pública, Política sanitaria, Gasto público
Cuadernos de Información Económica, N.º 280 (2021)
Los servicios de prevención y salud pública son decisivos para conseguir mejoras en salud y para dar respuesta a epidemias y pandemias como la COVID-19. El gasto público en prevención y salud pública en los últimos años en España ha sido reducido en términos por persona y en relación al PIB y al gasto corriente total en sanidad. Ello indica una escasa prioridad efectiva de estas políticas. Además, su evolución creciente antes de la crisis 2008-2013 se quebró y no se ha recuperado hasta la actualidad. Por todo ello, hay bastante unanimidad en apreciar que España tiene como asignatura pendiente dedicar más recursos a salud pública y ahora más que nunca. Los datos que se ofrecen en este artículo pueden contribuir de forma inicial al análisis y diseño de las nuevas políticas.
El objetivo de este artículo es examinar la evolución del gasto público en servicios de prevención y salud pública en España en los últimos años con los datos nacionales. Tras esta introducción, se hacen precisiones terminológicas y se aclaran los métodos y datos usados en la descripción de estos gastos, así como las variables manejadas. La base es la Estadística de Gasto Sanitario Público (EGSP) para el periodo 2002-2018. El apartado de discusión considera las limitaciones del análisis y las dudas y controversias que provoca. Se formulan conclusiones sobre la dimensión agregada nacional y por comunidades autónomas de los niveles de gasto, su evolución y variabilidad y su posible significado. También se presentan algunas conclusiones sobre las bases estadísticas examinadas.
La importancia de las actividades y servicios de salud pública no se puede minusvalorar. Se ha estimado que, de los 30 años de esperanza de vida ganados a lo largo del siglo XX, 25 se pueden atribuir a medidas de salud pública, tales como mejor nutrición, saneamiento y vivienda, etc., mientras que la asistencia sanitaria a los pacientes individuales habría contribuido con cinco años (Bunker, 1994). La vigilancia y control epidemiológico han conseguido contener ciertas epidemias. Las vacunas a lo largo de la historia han disminuido radicalmente la morbilidad y mortalidad salvando millones de vidas (Andre et al., 2008; Hidalgo et al., 2013).
Además, estos servicios y herramientas –en particular los de prevención y vigilancia epidemiológica– se han revelado críticos para dar respuesta a la pandemia de la COVID-19, enfermedad infecciosa global nueva que, cuando debuta, nos golpea carentes de los conocimientos necesarios para atajarla, en especial sin vacunas disponibles, ni tratamientos específicos. La mejor respuesta y resultados de los países del Sudeste Asiático y de Alemania (desde luego en la primera ola) seguramente se pueden atribuir al despliegue de unos servicios de salud pública potentes, habiendo sido el tipo y características del sistema de asistencia sanitaria curativa individual relativamente indiferentes a la hora de evitar contagios, hospitalizaciones y fallecimientos (Lobo, 2020). Por ello, si conocer las distintas dimensiones del gasto público en salud y asistencia sanitaria siempre es importante, aún es más necesario hoy en día profundizar en uno de dichos componentes, el gasto público en servicios de salud pública.
La mejor respuesta de algunos países frente a la pandemia seguramente se puede atribuir al despliegue de unos servicios de salud pública potentes, habiendo sido el tipo y características del sistema de asistencia sanitaria curativa de los distintos países relativamente indiferentes a la hora de evitar contagios, hospitalizaciones y fallecimientos.
Otra motivación para examinar la evolución del gasto público en prevención y salud pública son las interrelaciones entre pandemia y crecimiento económico. En esta ocasión no estamos ante una crisis económica que impacta y genera consecuencias en la salud, sino ante una crisis sanitaria que tiene consecuencias en la economía de todos los países. En particular, la incertidumbre y la falta de confianza que genera la progresión de contagios, hospitalizaciones y fallecimientos paraliza el consumo y las inversiones, sin que quepa esperar que la economía se recupere si no se estabiliza la situación sanitaria. No existe un balance compensatorio entre economía y salud. Los países que más han contenido la pandemia son los que menos daños económicos han sufrido y mejor se han recuperado, mientras que los que han respondido con medidas laxas y han tenido menor éxito en su contención son también los que peor evolucionan económicamente.
Por otro lado, al estudiar la evolución del gasto público en prevención y salud pública hemos de tener presente que en las recesiones económicas los países tienden a reducir los gastos públicos sanitarios debido a las restricciones fiscales. Pero, entre ellos, los gastos en prevención y salud pública cuentan con elevadas probabilidades de ser recortados. Las razones –en circunstancias normales, bien distintas de las de una pandemia– son las siguientes:
- prioridad de las personas enfermas que requieren tratamiento,
- estos gastos tienen poca visibilidad y rentas electorales,
- producen beneficios difícilmente apreciables por cada individuo y únicamente afloran a largo plazo, por lo que no concentran las demandas de los ciudadanos,
- no tienen el apoyo de grupos de interés ni de organizaciones sindicales o profesionales poderosas.
Estas reducciones de gasto (popularmente, recortes) pueden llegar a tener consecuencias negativas a corto y largo plazo en la salud de las personas. Algunas derivan de la propia crisis; otras pueden ser espoleadas por las políticas públicas, como la austeridad impuesta por la Unión Europea para responder a la crisis financiera de 2008-2013. Estas posibles repercusiones sobre la salud de la contención de los gastos sanitarios durante la crisis han sido un tema destacado de análisis en años pasados, aunque con conclusiones poco claras (Karanikolos et al., 2015). En España un estudio encontró que la crisis perjudicó a la salud mental de los españoles, pero debido a los trastornos psicológicos causados por el enorme aumento del paro, más que por las restricciones de gastos y servicios. Sin embargo, no encontró que la crisis se asociara, a corto plazo, a mayor incidencia de enfermedades crónicas como la EPOC, cardiovasculares, etc. (García-Gómez, Jiménez-Martín y Laveaga, 2016; Oliva Moreno et al., 2018). Véase una discusión breve de esta cuestión en Lobo (2017).
Entonces nos podemos preguntar: al llegar la pandemia ¿estábamos hipotecados por la contención del gasto sanitario durante la crisis 2008-2013? Dada nuestra historia reciente, conviene comprobar cómo afectó la crisis financiera al gasto público en prevención y salud pública y si habíamos recuperado al llegar la pandemia los niveles previos a ella. Quizás concluyamos que estos no deben recortarse sino mantenerse como prioritarios también en situaciones de crisis económica.
Advirtamos que el gasto público en servicios de salud pública –como ocurre con todo el gasto sanitario– mide el volumen de recursos dedicados a esta finalidad, pero no los resultados alcanzados, especialmente en términos de salud ganada. Un elevado gasto es compatible con resultados pobres por ineficiencias en su ejecución. Con este artículo el análisis no hace pues más que comenzar, y habría de completarse con estudios de evaluación de la eficiencia de servicios y programas que consideraran tanto los gastos (costes) como los resultados obtenidos. Un análisis coste-efectividad de la actual estrategia de vigilancia epidemiológica de la pandemia en España bajo la perspectiva del Sistema Nacional de Salud, ha concluido que la ratio beneficio/coste es de 7 a 1, es decir, por cada euro gastado en la estrategia, se ahorran 7 (González López-Valcárcel y Vallejo-Torres, 2021; González López-Valcárcel et al., 2020). Pero también hay abundante literatura que encuentra programas de prevención ineficientes. En todo caso, aun sin llegar a un análisis tan completo, podemos empezar por describir el nivel de gasto público, que ya es un indicador interesante
En suma, la importancia que los servicios de salud pública tienen, por las razones expuestas y, en especial, para dar respuesta a esta pandemia y las que puedan venir, nos lleva a indagar la evolución de los recursos públicos que le ha dedicado la sociedad española en los últimos tiempos. Para ello en este artículo mostraremos los datos correspondientes a nivel regional y nacional. En un artículo posterior efectuaremos algunas comparaciones internacionales.
Contenido de la salud pública y precisiones terminológicas
Conviene empezar distinguiendo los términos salud pública, medicina preventiva, asistencia sanitaria individual y sanidad pública. La salud pública se define actualmente con una visión muy amplia como “la ciencia y el arte de mejorar la salud de la población mediante los esfuerzos organizados de la sociedad” (Lumbreras Lacarra y Hernández Aguado, 2018). Comprendería las siguientes actividades:
a) vigilancia y valoración del estado de salud de la población,
b) búsqueda de políticas efectivas,
c) promoción de la salud, que intenta fomentar la salud de la población, trabajando con los ciudadanos y las comunidades para que adquieran un mejor control de su salud,
d) prevención de enfermedades. Comprendería, en esta visión amplia, cuatro niveles de prevención:
- primaria (actuar antes de que la enfermedad aparezca),
- secundaria (actuar en fases presintomáticas),
- terciaria (una vez enfermos, intentar paliar los efectos de la enfermedad),
- cuaternaria (intentar evitar, reducir y paliar el perjuicio provocado por la intervención médica),
e) desarrollo de programas y servicios sanitarios efectivos que protejan la salud,
f) evaluación de las políticas, estrategias y servicios de salud pública.
Como se verá en el apartado siguiente, estas concepciones amplias no se reflejan plenamente en las estadísticas internacionales de gasto en salud pública, ya que por razones pragmáticas –precisar bien sus límites– tienen que ser más conservadoras.
La Organización Mundial de la Salud ha definido la salud pública destacando sus contenidos, diciendo que es “el esfuerzo organizado de la sociedad, principalmente mediante sus instituciones públicas, para mejorar, promover, proteger y restaurar la salud de la población mediante acciones colectivas “ (PAHO, 2002).
El término medicina preventiva ha sido también tradicionalmente utilizado, aunque por poner el énfasis sólo en la dimensión recién enumerada con la letra d), seguramente hoy en día es demasiado restrictivo.
En todo caso, debe quedar claro que la salud pública se refiere a actividades organizadas orientadas a la sociedad o grupos sociales y no dirigidas a tratar las enfermedades de los pacientes individuales, que es el objeto de la medicina clínica. También debe quedar claro que la salud pública es una disciplina científica (íntimamente relacionada con la Epidemiología), una práctica profesional y un conjunto de instituciones que desarrollan y prestan servicios de salud pública (Wojtczak, 2003).
La prevención es lo más relevante frente a una pandemia. Incluye la vigilancia epidemiológica, es decir, la detección y diagnóstico de infectados, seguimiento de casos a corto y medio plazo (p. ej. con estudios serológicos de prevalencia), rastreo de sus contactos, establecimiento y control de cuarentenas, y recogida y tratamiento de la información resultante (en inglés se habla de Test, Tracking and Tracing (TTT) para designar las tres primeras actividades).
En cambio, los servicios de asistencia sanitaria individual diagnostican y tratan las enfermedades de personas concretas, como cuando nos operan de menisco o nos cuidan de la COVID-19. Idealmente, ambas facetas, salud pública y asistencia sanitaria individual, deberían ir coordinadas. Su naturaleza, sin embargo, es distinta.
Desde el punto de vista de la Economía, las actividades de salud pública presentan importantes efectos externos, e incluso carácter de bienes públicos, por lo que el mercado falla y no pueden ser suministradas con generalidad por empresas privadas, de modo que tiene que ser el Estado el que garantice estos servicios, con independencia de que organice o no un sistema público de asistencia sanitaria individual. De hecho, hay países –sobre todo en vías de desarrollo– con buenos servicios de salud pública y sistemas elementales de asistencia sanitaria individual (Kerala en India, o Vietnam).
En cambio, la atención sanitaria individual técnicamente es un bien privado que puede ser suministrado por el mercado. Pero, para evitar la flagrante injusticia de que quien no pueda pagarlo no reciba tratamiento o no sea intervenido quirúrgicamente si lo necesita, los Estados del bienestar sufragan y organizan la asistencia sanitaria individual. En Economía Pública estos bienes, técnicamente privados, que la sociedad decide financiar por razones de equidad se designan como “bienes de mérito” o “merecedores de tutela”.
Para terminar con las precisiones terminológicas aclaremos que, en el lenguaje ordinario, al menos en España, hablamos de sanidad pública refiriéndonos al conjunto de servicios de salud pública y de asistencia sanitaria individual que financia el Estado, pero debe quedar claro que los primeros los proporciona por razones de eficiencia (cubrir un fallo del mercado) y los segundos por razones de equidad.
Métodos
Se realiza este análisis descriptivo de datos regionales y nacionales con base en la Estadística de Gasto Sanitario Público (EGSP) (Ministerio de Sanidad, 2020a; Ministerio de Sanidad, 2020b) de 2002 a 2018. En España se elaboran dos estadísticas nacionales de gasto sanitario (Ministerio de Sanidad, Servicios Sociales e Igualdad, 2015; Ministerio de Sanidad, 2018; Relaño Toledano, 2007). La más antigua es la Estadística de Gasto Sanitario Público (EGSP), elaborada por el Ministerio de Sanidad desde 1994. La EGSP tiene por base metodológica el Sistema Europeo de Cuentas Nacionales y Regionales (SEC-95) y se aproxima al Sistema de Cuentas de Salud de la OCDE en su primera versión de 2000 (SHA-1, abreviatura por sus siglas en inglés) (OCDE, 2002 versión española del BID), aunque no se ajusta a él exactamente. Ambas referencias están obsoletas, pues el SEC vigente es el SEC-2010 publicado en 2013 (UE, 2013) y el Sistema de Cuentas de Salud actualizado es el de OCDE, OMS y EUROSTAT de 2011 (versión española: OCDE, Eurostat, Organización Mundial de la Salud, 2014).
El gasto público en prevención y salud pública en España es muy modesto. El agregado nacional per cápita fue de 17,1 euros en 2018. En relación con el gasto corriente total en salud, que en el caso de las comunidades autónomas recoge la gran masa del gasto en asistencia sanitaria, es también muy reducido: 1,5 % de media en 2018.
En cuanto a la función de gasto que nos importa, la EGSP y sus cuentas satélite utilizan el término “Servicios de Salud Pública”. Se definen como el “conjunto de actividades dirigidas a la defensa y fomento de la salud de la colectividad que se llevan a cabo mediante estructuras diferenciadas, ya sea en los órganos de dirección central o mediante organismos específicos. Incluyen: vigilancia epidemiológica; campañas de sensibilización ciudadana para la promoción de salud y prevención de enfermedad; controles e inspecciones sanitarias de aguas, alimentos y salud medioambiental realizada con recursos sanitarios, etc. (Ministerio de Sanidad, 2018, p. 17)1. Sin embargo, no se publica ninguna desagregación de los servicios de salud pública, ni en la versión papel/pdf anual con los principales resultados, ni en la web del Ministerio de Sanidad.
La segunda estadística nacional de gasto sanitario es el Sistema de Cuentas de Salud (SCS), también elaborado por el Ministerio de Sanidad, desde 2003. Sigue el Sistema de Cuentas de Salud de la OCDE del año 2000 (SHA 1) (OCDE, 2002)2. El SCS recoge de la EGSP las cifras de gasto público, por lo que sus características en cuanto a criterios contables son las mismas. Aunque las dos estadísticas se diferencian en algunos aspectos importantes, no afectan al objeto de este artículo3. La función Servicios de Prevención y de Salud Pública del manual de 2000 (SHA 1) tiene los siguientes componentes:
- HC.6.1 Salud materno-infantil, servicios de planificación familiar y consultas
- HC.6.2 Servicios de medicina escolar
- HC.6.3 Prevención de enfermedades transmisibles
- HC.6.4 Prevención de enfermedades no transmisibles
- HC.6.5 Medicina del trabajo
- HC.6.9 Los demás servicios de salud pública
Pero esta desagregación tampoco se publica en España.
Por todo ello, la fuente que vamos a seguir para el análisis nacional es la EGSP, ya que a nuestros efectos parece que el SCS español no aporta información adicional.
En este artículo no manejaremos los datos de las estadísticas de salud de la OCDE (2020a), pero sí lo haremos para las comparaciones internacionales en el siguiente.
Para hacer el análisis nacional y por comunidades autónomas, las variables que consideramos para medir los gastos públicos de prevención y salud pública, a lo largo del tiempo, son:
- El gasto monetario agregado público (de las administraciones públicas), por persona, real (es decir descontada la inflación mediante el IPC del INE, en base 2018). Los datos de población son las cifras oficiales de población resultantes de la revisión del Padrón municipal a 1 de enero que publica el INE.
- Peso relativo en porcentaje sobre el PIB nacional y regional (a precios constantes) (Contabilidad Regional de España-Revisión Estadística 2019).
- Peso relativo en porcentaje sobre el total del gasto corriente en salud.
Para el análisis regional se han incluido aquellas comunidades autónomas que han tenido un gasto en salud pública mayor y menor, y la media de las diecisiete.
Resultados
El análisis agregado a nivel nacional y del conjunto de las comunidades autónomas del gasto sanitario público en prevención y salud pública muestra lo siguiente (gráficos 1, 2 y 3):
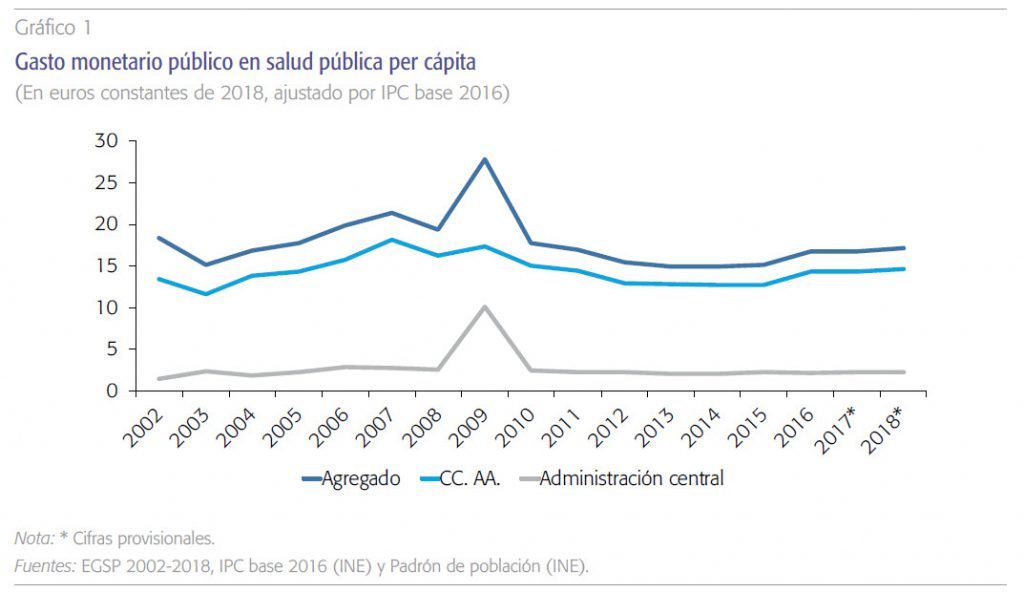
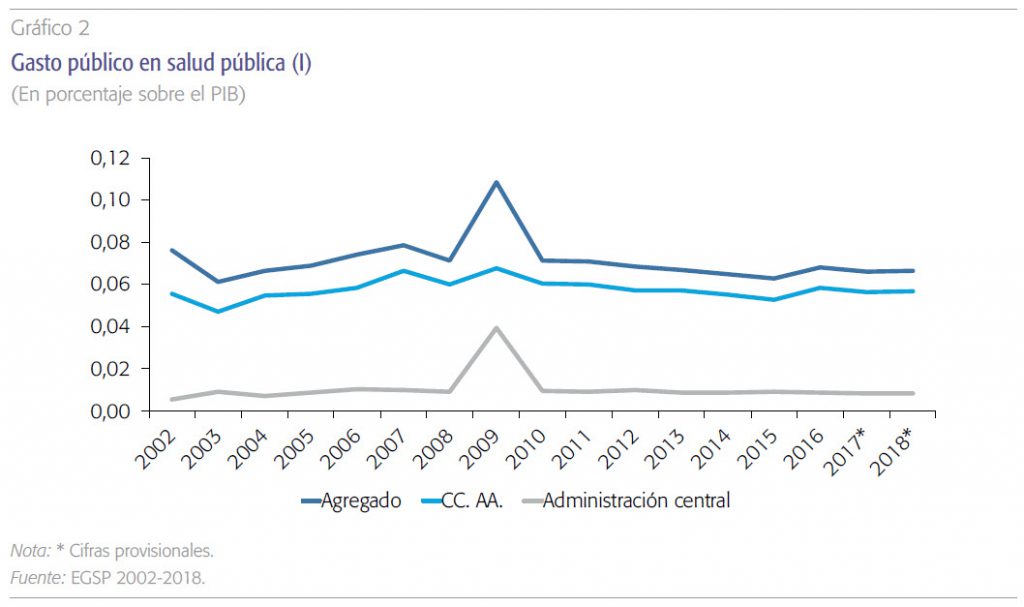
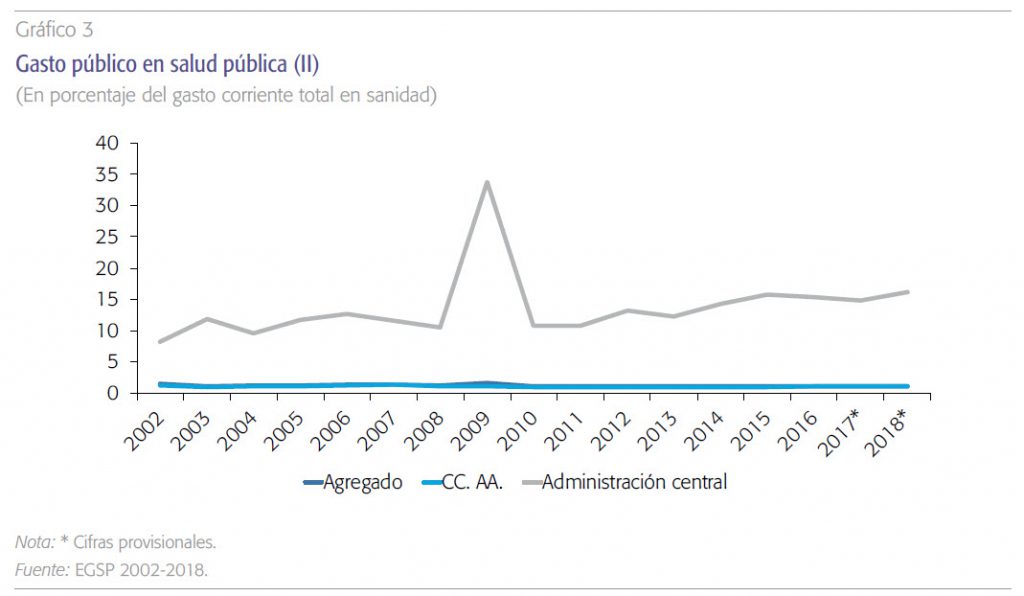
a) El gasto público en prevención y salud pública en España es muy modesto. El agregado nacional per cápita fue de 17,1 euros en En relación con el PIB, la Administración central estaba por debajo del 0,02% y las comunidades autónomas en torno al 0,06%. En relación con el gasto corriente total en salud, que en el caso de las comunidades recoge la gran masa del gasto en asistencia sanitaria curativa de todo tipo, es también muy reducido, 1,5 % de media en 2018, y revela la escasa prioridad que se le atribuye en el sistema sanitario. El mayor porcentaje sobre el gasto corriente de la Administración central responde a sus muy reducidas competencias en el ámbito asistencial.
b) Las comunidades autónomas son las que lo concentran, en consonancia con la atribución de competencias en esta materia.
c) El gasto de la Administración central, sobre todo del Ministerio de Sanidad, con el que tiene que hacer frente a las tareas de coordinación y programas nacionales, es muy reducido (unos 2,2 euros per cápita en 2018) (el pico de 2009 se debe a la adquisición extraordinaria de medicamentos para la pandemia de la gripe A (H1N1).
d) En 2018, a pesar de un cierto remonte en los últimos años, no se ha recuperado el nivel de gasto público previo a la crisis iniciada en 2008, ni siquiera en términos del PIB. El agregado nacional en términos per cápita era de 21,4 euros en 2007 frente a 17,1 en 2018, y el agregado respecto del PIB 0,08 % en 2007 frente al 0,07 % en 2018 (prescindiendo de la anomalía de 2009).
En resumen, parece que las administraciones públicas, en términos generales, no han dedicado mucha atención ni esfuerzo en los últimos 18 años a prevención y salud pública.
A nivel desagregado por comunidades autónomas, y recordando que sólo consideramos los valores extremos y la media, los gráficos 4, 5, y 6 revelan lo siguiente:
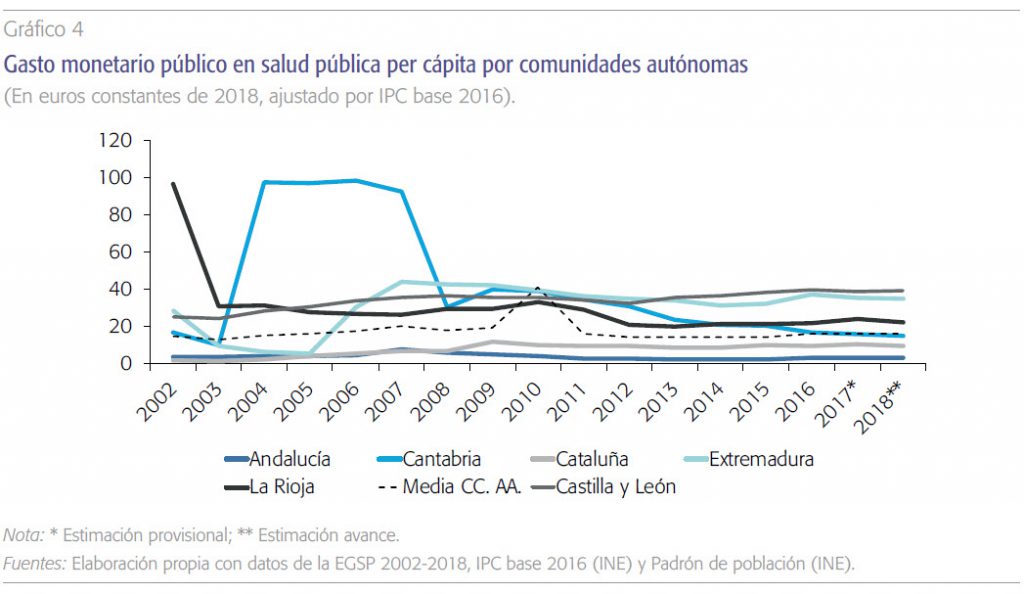
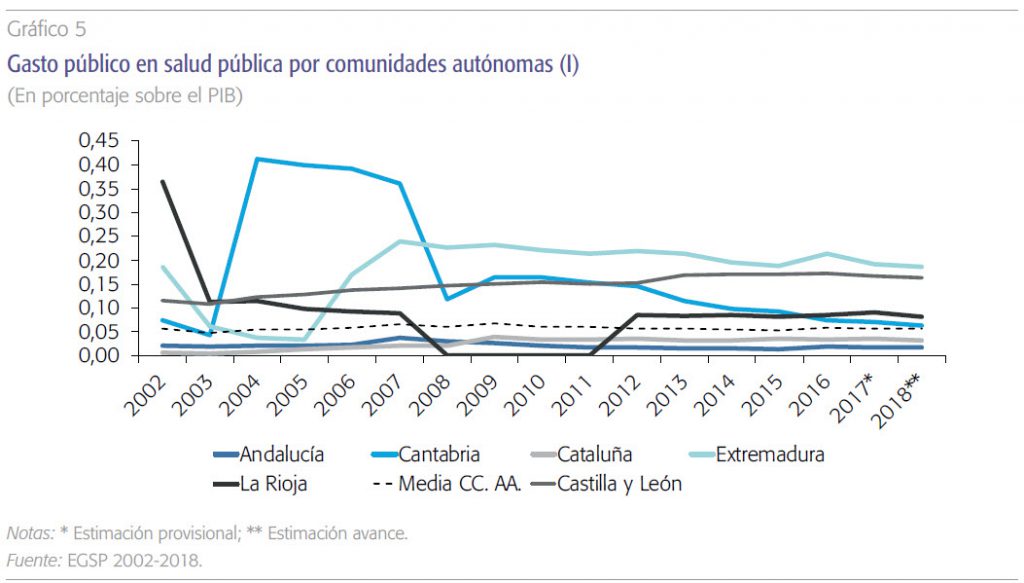
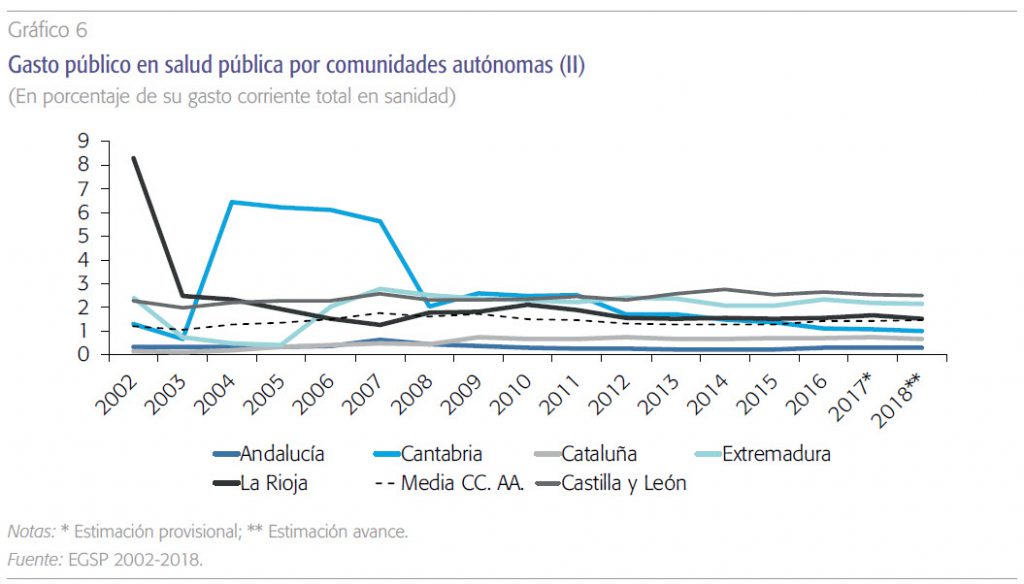
a) Existe una variabilidad amplia y sistemática en el nivel de gasto según las tres variables. Las comunidades de mayor nivel gastan cuatro y cinco veces más per cápita, en términos del PIB y en relación al gasto corriente total en salud. La media sobre el gasto total corriente en salud es un 1,5 % y los valores extremos, 0,3 % y 2,5 %. Tal cosa revela que la prioridad política de la prevención y salud pública es muy distinta según las comunidades autónomas, y que parece independiente de los niveles de renta y de gasto total en sanidad. Es una manifestación clara de ausencia de cohesión y coordinación en el Sistema Nacional de Salud.
b) Destacadamente Castilla y León y Extremadura están por encima de la media en las tres variables, y Andalucía y Cataluña muy por debajo también en las tres variables. Quizás en estos programas existan economías de escala que expliquen en parte esta posición de las comunidades más grandes.
c) Destaca un esfuerzo sostenido de gasto en Extremadura a partir de 2006 y en Cantabria entre 2004 y 20074. En la media nacional se observa un aumento de estos gastos en el año 2009, explicado seguramente por la preparación contra la gripe A de ese año.
La prioridad política de la prevención y salud pública es muy distinta según las comunidades autónomas, y parece independiente de los niveles de renta y de gasto total en sanidad. Es una manifestación clara de ausencia de ohesión y coordinación en el Sistema Nacional de Salud.
No cabe duda de que es necesario un análisis detallado y evaluaciones más detenidas del comportamiento del gasto y de las políticas de prevención y salud pública de las comunidades autónomas.
Discusión
La crisis sanitaria generada por la COVID-19 ha puesto de manifiesto debilidades notables de los dispositivos de salud pública en nuestro país, que, especialmente en la primera ola, no han podido contener la enfermedad antes de que anegara el sistema asistencial, como parece que consiguieron Alemania, Corea o Taiwan. No es este lugar para dar por resuelto el complejo problema de la eficacia de las distintas intervenciones y estrategias frente a la pandemia. Pero, con independencia de esta circunstancia, excepcional aunque repetible, hay bastante unanimidad en apreciar que España tiene como asignatura pendiente dedicar más recursos a salud pública y ahora más que nunca (Congreso de los Diputados, 2020). Los datos que se ofrecen en este artículo pueden contribuir de forma inicial al análisis y diseño de las nuevas políticas.
Está abierto a la discusión el tema de las posibles repercusiones sobre la salud de la contención de los gastos sanitarios durante la crisis económica 2008-2013. Una controversia relacionada es si dicha contención al llegar la pandemia nos había dejado hipotecados para abordarla con eficacia. Hemos comprobado que el gasto público en prevención y salud pública disminuyó y que en 2018 no se había recuperado. Dada la prórroga de los presupuestos en los ejercicios recientes, seguramente tampoco al llegar la pandemia en 2020. El debate sobre si estos gastos no deben recortarse, sino mantenerse también en situaciones de crisis económica como prioritarios, está abierto.
La precisión de los términos y sus definiciones es fundamental para basar las estadísticas y los análisis. Las aclaraciones contenidas en el segundo apartado pueden contribuir a ello, pero ciertamente no cierran la discusión sobre el alcance y los límites respectivos de conceptos como salud pública, medicina preventiva, asistencia sanitaria individual y sanidad pública.
La EGSP parece que tiene bases metodológicas (SEC-95) y (SHA-1), de 2000, obsoletas y surgen dudas sobre su coordinación con las estadísticas de salud de la OCDE, que se ajustan al (SEC-2010), de 2013, y al (SHA-2011), de 2011. Por otro lado, las diferencias entre la EGSP nunca se deben olvidar, pero no son relevantes para el examen de la función prevención y salud pública.
La magnitud óptima de los gastos en prevención y salud pública nos es desconocida, por lo que nuestras apreciaciones sobre la reducida dimensión del gasto en España tienen que ser mejor contrastadas. Una vía, aunque también limitada, es la comparación internacional que abordaremos en un artículo próximo. La pregunta importante es si el aumento del gasto destinado a la asistencia sanitaria preventiva conduciría efectivamente a la consecución de un mayor bienestar social. Existen pruebas de que la prevención no siempre es eficiente. Por este motivo es tan necesario evaluar y hacer uso de las evaluaciones para informar las decisiones. Wang, Wang y Huang (2016) crearon un marco para incorporar el consumo y la salud con la supervivencia y encontrar la proporción óptima del gasto en salud preventiva según PIB, que maximice el bienestar y el crecimiento económico.
También el análisis de los gastos en salud pública de las comunidades autónomas debería ir mucho más allá de la simple descripción contenida en este artículo. Habría que estudiar en detalle sus políticas de salud y realizar estudios cuantitativos que trataran de explicar unos y otras.
Los terribles efectos de la pandemia de la COVID-19 han provocado un cambio de política. Los Presupuestos Generales del Estado para 2021 prevén un Plan de mejora del sistema estatal de salud pública y vigilancia epidemiológica financiado con 19,9 millones de euros por los fondos europeos. En él se incluye la creación del Centro Estatal de Salud Pública en 2021 (Ministerio de Hacienda, 2020).
Conclusiones
- Los servicios de prevención y salud pública son decisivos para conseguir mejoras en salud y para dar respuesta a las epidemias y pandemias como la COVID-19.
- El gasto público en prevención y salud pública en los últimos años en España ha sido reducido en términos por persona y en relación al PIB y al gasto corriente total en sanidad. Ello indica una escasa prioridad efectiva de estas políticas. Además, su evolución creciente antes de la crisis 2008-2012 se quebró y no se ha recuperado hasta la actualidad.
- Existe en el nivel de estos gastos una variabilidad entre comunidades autónomas amplia y sistemática según las tres variables consideradas. Tal cosa revela que la prioridad política de la prevención y salud pública es muy distinta según las comunidades, que parece independiente de los niveles de renta y de gasto total en sanidad. Es una manifestación clara de ausencia de cohesión y coordinación en el Sistema Nacional de Salud.
- Los gastos y los programas de prevención y salud pública deberían someterse sistemáticamente a una evaluación de su eficiencia.
- Los Presupuestos Generales del Estado 2021, con la ayuda de los fondos europeos, prevén un aumento notable de recursos para esta función de gasto. Son buenas noticias que marchan en la dirección correcta.
El sistema de información estadística sobre gasto en prevención y salud pública debería mejorarse en los siguientes aspectos:
- La EGSP y el SCS español deberían unificarse en una sola operación estadística, que con la suficiente desagregación cumpliría los objetivos de ambos.
- Los métodos de ambas estadísticas deberían actualizarse, ajustándolos a los manuales internacionales vigentes, SHA-2011 y SEC-2010.
- Debería acortarse el plazo de publicación (actualmente 15-18 meses). Podrían publicarse resultados parciales anticipadamente (los de gasto público).
- Es imprescindible, después de la pandemia COVID-19, publicar la desagregación de la función “Prevención y Salud Pública-Atención preventiva“, para conocer sus componentes a nivel de dos dígitos. Por ejemplo “Vigilancia epidemiológica y control de riesgos y enfermedades“.
- Deberían aclararse las disparidades entre las cifras españolas y las de la OCDE.
Referencias
Andre, F.E., Booy, R., Bock, H.L., Clemens, J., Datta, S.K. et al. (2008). Vaccination greatly reduces disease, disability, death and inequity worldwide. Bulletin of the World Health Organization, 86 (2), pp. 140-146. World Health Organization. http://dx.doi.org/10.2471/BLT.07.040089. Disponible en: https://apps.who.int/iris/bitstream/handle/10665/270129/PMC2647387.pdf?sequence=1&isAllowed=y
Bunker J. (1994). Improving health: measuring effects of medical care. Milbank Quarterly, 72, pp. 225-258.
Congreso de los Diputados (2020). Dictamen Comisión para la reconstrucción social y económica. Disponible en: https://www.congreso.es/docu/comisiones/reconstruccion/153_1_Dictamen.pdf
García-Gómez P., Jiménez-Martín S. y Lab eaga J. M. (2016). Consequences of the economic crisis on health and health care systems. Health Economics, 25(suppl 2): pp. 3-5.
González López-Valcárcel B., Hernández I., Ibern P., Meneu R., Ortún V. y Peiró S. (2020). La salida: Retomar el trabajo (Fugong Fuchan). Economía y Salud, 94. Disponible en: http://www.aes.es/boletines/news.php?idB=35&idN=1515.
González López-Valcárcel, B. y Vallejo Torres, L. (2021). The costs of COVID-19 and the cost-effectiveness of testing. De próxima publicación en Applied Economic Analysis.
Hidalgo Vega, A., Llano Señarís, J., Pérez Camarero, S., Cortés Lorenzo, I., González Domínguez, A., Reyes Cabello, M.C., Ivanova Markova, A., Peña Longoba rdo, L.M. (2013). La aportación de las vacunas al bienestar. Disponible en: http://institutomaxweber.org/wp-content/uploads/pdf/sanofi_pasteur-FGC_2013-Libro.pdf.
Karanikolos, M., Reeves, A., Stuckler, D. y McKee, M. (2015). The health effects of the crisis. En: Thompson, S., Figueras, J., Evetovits, T., Jowett, M., Mladovsky, P., Maresso, A., Cylus, J., Karanikolos, M. y Kluge H. Economic Crisis, Health Systems and Health in Europe. Impact and implications for policy. European Observatory on Health Systems and Policies Series. World Health Organization Europe. Open University Press. Mc Graw Hill.
Lobo F. (2017). La economía, la innovación y el futuro del Sistema Nacional de Salud. Madrid: Funcas.
— (2020). Los mejor preparados frente a la COVID-19. El País, 10 junio 2020. https://elpais.com/opinion/2020-06-09/los-mejor-preparados-frente-ala-covid-19.html
Lumbreras Lacarra, B. y Hernádez Aguado, I. (2018). Manual de Epidemiologia y Salud Pública. 3a Ed. Madrid: Ed. Médica Latinoamericana.
Ministerio de Hacienda (2020). Presentación del Proyecto de Presupuestos Generales del Estado 2021 (Libro Amarillo). Disponible en: https://www.sepg.pap.hacienda.gob.es/sitios/sepg/es-ES/Presupuestos/PGE/ProyectoPGE2021/Documents/LIBROAMARILLO2021.pdf
Ministerio de Sanidad (2018). Estadística de gasto sanitario público. Metodología. Madrid.
— (2020a). Estadística de gasto sanitario público. Principales resultados. Madrid.
—(2020b). Estadística de gasto sanitario público. Serie 2002-2018 y series históricas. Disponible en: (https://www.mscbs.gob.es/estadEstudios/estadisticas/inforRecopilaciones/gastoSanitario2005/home.htm).
—(2020c). Sistema de Cuentas de Salud. Principales resultados 2018. Madrid. Disponible en: https://www.mscbs.gob.es/estadEstudios/estadisticas/sisInfSanSNS/pdf/SCSprincipalesResultados.pdf
—(2020d). Sistema de Cuentas de Salud. Serie estadística 2003-2018. Madrid. Disponible en: https://www.mscbs.gob.es/estadEstudios/estadisticas/sisInfSanSNS/SCS.htm
Ministerio de Sanidad, Servicios Sociales e Igualdad (2015). Diferentes series de gasto sanitario. Madrid. Disponible en: https://www.mscbs.gob.es/estadEstudios/estadisticas/sisInfSanSNS/pdf/diferentesSeriesGastoSanitario.pdf
Oliva Moreno, J., González López-Varcárcel, B., Barber Pérez, P. et al. (2018). Crisis económica y salud en España. Madrid: Ministerio de Sanidad, Consumo y Bienestar Social.
OCDE (2002). Sistema de Cuentas de Salud 2000. Versión española. Banco Interamericano de Desarrollo.
—(2020a). OECD Health Statistics. Disponible en: https://stats.oecd.org/Index.aspx?DatasetCode=HEALTH_STAT), https://www.oecd.org/health/health-data.htm
OCDE, Eurostat, Organización Mundial de la Salud (2014). Un Sistema de Cuentas de Salud. Edición 2011. Edición en español. Organización Mundial de la Salud. Ginebra. Disponible en: https://www.gub.uy/ministerio-salud-publica/sites/ministeriosalud-publica/files/documentos/publicaciones/Manual%20Metodológico%20SHA%202011%20%28System%20of%20Health%20Accounts%202011%29.pdf
—(2017a). A System of Health Accounts 2011. Revised Edition. OECD Publishing. http://dx.doi.org/10.1787/9789264270985-en
Pan American Health Organization (PAHO). Regional Office of the World Health Organization (2002). Public Health in the Americas. Conceptual renewal, performance
assessment, and bases for action. Scientific and Technical Publication No. 589. Washington. https://iris.paho.org/bitstream/handle/10665.2/2748/9275115893.pdf?sequence=1&isAllowed=y
Relaño Toledano, J. J. (2007). Sistema de cuentas de salud: avances y perspectivas en la medición del gasto sanitario. Presupuesto y Gasto Público, 49, pp. 211-227.
Unión Europea (UE) (2013). Reglamento (UE) Nº 549/2013 del Parlamento Europeo y del Consejo de 21 de mayo de 2013, relativo al Sistema Europeo de Cuentas Nacionales y Regionales de la Unión Europea. Diario Oficial de la Unión Europea L.174/1. 26/6/2013.
Wang F., Wang J.-D. y Huang Y.-X. (2016). Health expenditures spent for prevention, economic performance and social welfare. Health Economics Review, 6(1)
Wojtczak A. (2003). Glosario de términos de educación médica. Educación Médica, 6(supl.2): s/21-s/56.
Notas
* Profesora titular e investigadora. Universitat Internacional de Catalunya.
** Profesor emérito, Universidad Carlos III de Madrid y Funcas.
1 Están excluidos del gasto en servicios de salud pública, por dificultades en la información primaria, los gastos contablemente no desagregables en instituciones que prestan asistencia sanitaria, aunque realicen, dentro del desarrollo normal de sus funciones, algunas actividades de epidemiología y salud pública (como los servicios hospitalarios de medicina preventiva).
2 Tal cosa, aunque no con claridad, parece que se deduce de Ministerio de Sanidad, Servicios Sociales e Igualdad (2015), que menciona la versión revisada de 2011 pero no dice que se aplique. Más claro es en cuanto a esa afiliación metodológica a la versión de 2000, la publicación anual (por ejemplo, Ministerio de Sanidad, 2020c).
3 El SCS –a diferencia de la EGSP– recoge el gasto privado y, además, considera incluidos en el gasto sanitario los cuidados de larga duración y atención socio-sanitaria (definidos según las normas OCDE, Eurostat y OMS de 2011, de forma bastante amplia). En cambio, los gastos de investigación y formación sanitaria ejecutados por el sector público son incluidos por la EGSP y excluidos por el SCS (Relaño Toledano, 2007). Por ello, hay una diferencia sistemática en la valoración del gasto sanitario agregado público –y nacional– entre la EGSP y el SCS.
4 Pueden deberse al Plan Integral de Salud Mental de Extremadura 2007-2012 y a la creación del Observatorio de Salud Pública de Cantabria (OSPC) que se puso en marcha en 2006.
