Empleo, trabajo y riesgos para la salud mental: análisis y propuestas de intervención
Fecha: diciembre 2021
Oscar Pérez-Zapata* y Gloria Álvarez-Hernández**
Trabajadores, Mala salud mental, Cargas de trabajo, Ritmo del trabajo
Panorama Social, N.º 34 (diciembre 2021)
♦En el contexto del debate sobre la salud mental y el futuro del trabajo, este artículo plantea las prioridades de intervención para eliminar o mitigar la “mala salud mental” de los trabajadores. A través del análisis de la última Encuesta de Salud del País Vasco (ESCAV 2018) se investiga la influencia simultánea de un extenso número de condicionantes. Los resultados apuntan a las condiciones de empleo y trabajo como los factores clave de la mala salud mental de todos los trabajadores, hombres y mujeres. Se proponen tres líneas de intervención en el trabajo con el potencial de reducir la “mala salud mental” en hasta un 80 por ciento. La necesidad de regular ritmos y cargas de trabajo emerge como prioritaria.
1. INTRODUCCIÓN
¿Qué tienen en común las Kellys1 y los directivos que pone en riesgo su salud mental?
Tras esta pregunta, que puede parecer sensacionalista, se esconde una realidad compleja y paradójica, y es que, más allá de diferencias entre tipos de trabajadores, unos pocos factores parecen jugar un papel muy importante para condicionar la salud mental de todos los trabajadores.
Los registros de incapacidad temporal por contingencias comunes señalan que los trastornos mentales ocuparían la quinta posición en términos de prevalencia2; pero, lideran las listas de los de mayor gravedad (según la duración de la baja), junto con los trastornos musculoesqueléticos y el cáncer (López et al., 2016; Vicente, 2018). Al analizar las bajas más graves, las que alcanzan los doce meses, los trastornos mentales se convierten en los segundos más habituales (15 por ciento del total, justo detrás de los musculoesqueléticos). En agregado, estos datos confirman lo que ya sabemos: que los trastornos mentales suponen un elevado coste personal, organizacional y social.
¿No se podría hacer más por detectar estos trastornos de una forma más temprana y próxima a su origen, en línea con los planteamientos de la Ley de Prevención de Riesgos Laborales y el marco de determinantes sociales de la salud? En otras palabras, ¿podemos avanzar hacia la detección y gestión de la mala salud mental de forma más proactiva y preventiva? Este es el punto de partida de nuestro artículo, que propone repensar lo que se entiende por mala salud mental para, a continuación, ofrecer una respuesta empírica sobre cuáles deberían ser nuestras prioridades de intervención para prevenir esa mala salud mental de los trabajadores. Por eso, hemos decidido desviarnos del planteamiento de otros estudios que se enfocan en una mala salud mental particularmente grave (por ejemplo, un trastorno depresivo mayor) y concentrar nuestros análisis en los factores que están condicionando una mala salud mental de los trabajadores de una forma más generalizada, no tan visible o grave, aunque sí lo suficiente para preocuparse y buscar ayuda.
Específicamente, buscamos reorientar los análisis que se enfocan tradicionalmente en los trastornos mentales más graves hacia ese otro perfil de trabajador que está sufriendo una mala salud mental antes de que esta derive en un trastorno que suponga un largo periodo de incapacidad. Nos referimos en concreto a ese: 1) ~17 por ciento y ~27 por ciento de trabajadores españoles y vascos que, respectivamente, habrían sufrido ansiedad en los últimos doce meses en 2015 (Pinilla et al., 2017)3; 2) ese ~17 por ciento y ~19 por ciento que, respectivamente, cumplirían los criterios de mala salud mental de la Organización Mundial de la Salud (con el instrumento WHO-5), según datos de la Encuesta Europea de Condiciones de Trabajo [EECT] de 20154; 3) ese 30 por ciento y ~38 por ciento que, respectivamente, dicen experimentar estrés “siempre o casi siempre” en 2015 (Pinilla et al., 2017)5; 4) ese ~28 por ciento y ~37 por ciento, respectivamente, que tienen problemas relacionados con el sueño (“diariamente” o “varias veces a la semana”, con dificultades para quedarse dormidos; o despertándose varias veces durante la noche; o con sensación de agotamiento y sin haber des-cansado)6, y, finalmente 5) ese 47 por ciento de los trabajadores españoles que, según el último módulo especial de la Encuesta de Población Activa (EPA) 2020, se reconocen expuestos, en su lugar de trabajo, a factores de riesgo para su bienestar mental7. Aunque no desglosamos aquí estas cifras por género, serían aún más altas entre las mujeres, como ocurre en cualquier análisis de salud mental.
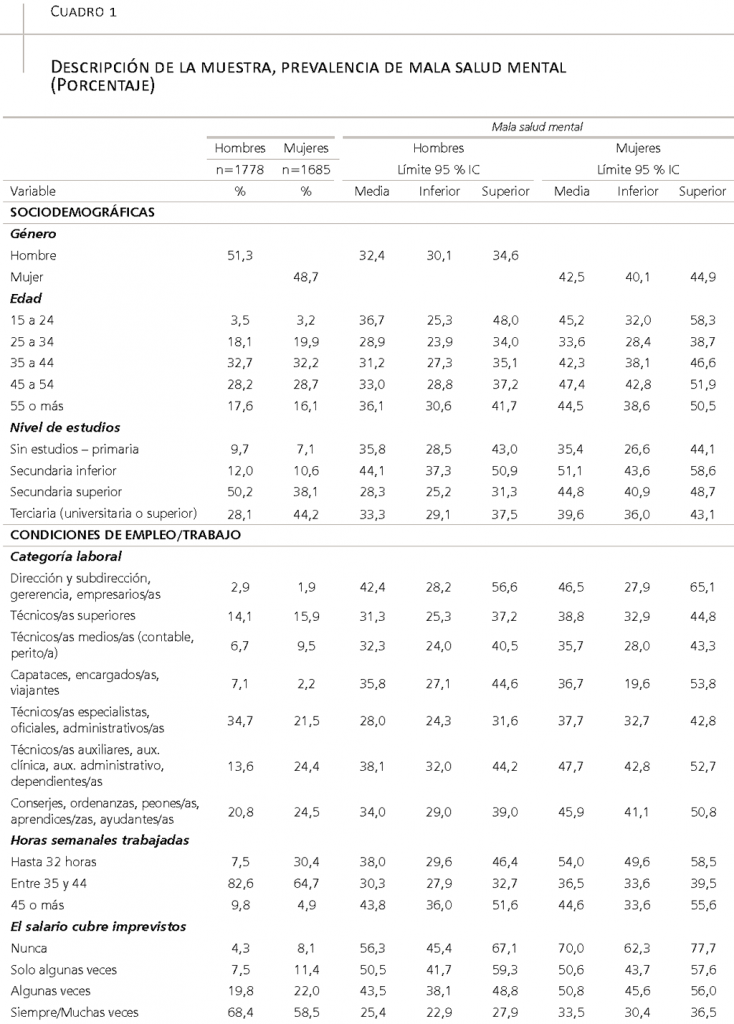
En este artículo, utilizamos los datos correspondientes a los trabajadores vascos para proponer un punto de corte de mala salud mental orientado a la prevención (que justificamos detalladamente en la metodología). Con ese punto de corte, empezaremos por plantear dos cuestiones. La primera se refiere a la alta prevalencia de mala salud mental de los trabajadores vascos: de 37,3 por ciento (32,4 por ciento para hombres y 42,5 por ciento para mujeres). La segunda se deriva de una evidencia llamativa: los trabajadores de mayor esta-tus (directores/as, subdirectores/as, gerentes y empresarios/as) muestran cifras de mala salud mental (41 por ciento) comparables a las que se observan entre los trabajadores de menor esta-tus (conserjes, ordenanzas, peones/as, aprendi-ces/zas, ayudantes)8, de un 40 por ciento9, es decir, sin influencia del llamado gradiente social (Marmot, 2004)10.
Algunos lectores pueden preguntarse si estos resultados no estarán condicionados por la edad y/o por la potencial inclusión de los trabajadores autónomos en la categoría de trabajadores de mayor estatus, tal vez falseándola. La respuesta es negativa; de hecho, cuando se consideran solo trabajadores por cuenta ajena, los resultados que se presentan en el cuadro 1 confirman que la prevalencia de mala salud mental entre los hombres con mayor estatus alcanza el 42 por ciento (para los directivos) y el 31 por ciento (entre los técnicos superiores), mientras que entre los de menor estatus se sitúa en ~34 por ciento. En el caso de las mujeres, los porcentajes son más altos: ~47 por ciento (directivas) y 39 por ciento (técnicas superiores) vs. ~46 por ciento (las trabajadoras de menor estatus). Es decir, el gradiente social asociado a la categoría laboral no alcanza la significatividad, aunque estas cifras sí sugieren la existencia de diferencias de género importantes que se concentrarían en las categorías de menor estatus: en la categoría más baja, las mujeres presentan una significativa peor salud mental que los hombres, un hallazgo que ofrece respaldo al análisis (cada vez más frecuente) de los condicionantes de la salud a partir de la combinación de ejes de desigualdad, la llamada “interseccionalidad” (Bauer, 2014).
Este avance de resultados sugiere varias preguntas. Para empezar, una definición de mala salud mental de la que se desprende una prevalencia en torno al 40 por ciento parece demasiado amplia. ¿Tiene realmente sentido? ¿Cómo se han calculado exactamente esas cifras? Por otro lado, ¿qué influencia, independiente y en combinación con otras variables, tienen la categoría laboral, el género y otras variables sociodemográficas como la edad o el nivel de estudios? Y, en términos más generales, ¿qué factores del ámbito laboral son prioritarios si se pretende reducir la mala salud mental de los trabajadores? Avanzar respuestas actualizadas a estas preguntas es el objetivo principal de este artículo. Para alcanzarlo llevaremos a cabo una explotación ad hoc de los microdatos de una fuente secundaria que presenta una combinación de características particularmente interesantes, la Encuesta de Salud del País Vasco de 2018 (ESCAV 2018)11. Antes de exponer sus principales aspectos en la sección metodológica, contextualizamos algunos aspectos importantes sobre la salud mental en el trabajo y sus condicionantes.
1.1. Salud mental, trabajo, precariedad y carga de trabajo
Aunque la relevancia de la salud mental sea tan vieja como el hombre y el eslogan de la OMS de “No hay salud sin salud mental” tenga ya más de quince años (World Health Organization, 2005), es ahora, en 2021, cuando algo parece estar cambiando, a nivel global y local, definitivamente. En los recientes Juegos Olímpicos de Tokio hemos asistido a las denuncias de la gimnasta estadounidense Simone Biles12 y, más en general, hemos comprobado cómo la pandemia ha sacado la salud mental de su marginalidad13. En España, la polémica suscitada entre el diputado Iñigo Errejón y un diputado rival (“Vete al médico…”)14 ha contribuido, también, a situar la salud mental en el centro del debate público, algo que también parece estar reflejándose en distintas iniciativas gubernamentales tanto en el Ministerio de Sanidad15 como en el de Trabajo y Economía Social16.
En España, las tres últimas encuestas nacionales de salud (ENSE) –2006, 2011 y 2017– han situado la prevalencia de “morbilidad psíquica” de la población española (utilizando el instrumento GHQ-12) en torno a un 20 por ciento (más allá de los vaivenes de la Gran Recesión), significativamente menor en los hombres que en las mujeres (14,6 por ciento y 26,8 por ciento, respectivamente en 2017), cifras nacionales sin diferencias significativas con el País Vasco (Henares, Ruiz-Pérez y Sordo, 2020), comunidad autónoma que analizamos con más detalle en este artículo.
También con la ENSE de 2017, pero circunscribiéndose a la población activa, Payá y Pizzi (2019) hallan diferencias de género en los últimos doce meses en la prevalencia de depresión (hombres: 4,5 por ciento; mujeres: 9,5 por ciento) y ansiedad crónica (hombres: 5,3 por ciento; mujeres: 10,9 por ciento), algo que se refleja también en el consumo de antidepresivos y tranquilizantes. Pero estas últimas cifras se encuentran bastante alejadas de otro reciente estudio de trabajadores españoles por cuenta ajena (Utzet et al., 2021), que se concentra en la evolución de los llamados riesgos psicosociales (i.e., los factores relacionados con la organización del trabajo que pueden desembocar en estrés)17 con tres puntos temporales –2005, 2010 y 2016–, y que sugiere una prevalencia de mala salud mental también más o menos estable, aunque mucho más elevada, (en este caso con el instrumento MHI-5 y un punto de corte de mala salud mental menos restrictivo que el habitual) de un 25,9 por ciento para hombres y de un 33,8 por ciento para mujeres en 2016. Estos últimos resultados apuntan una problemática mucho más generalizada de mala salud mental entre la población trabajadora; confirmando, también, diferencias significativas por género. A tenor de lo expuesto, estas enormes diferencias en la prevalencia de mala salud mental entre estudios recientes, justifican la necesidad de considerar con mucha atención la metodología para valorar la extensión de la problemática.
En la comparativa con Europa, conviene prestar una atención específica al Reino Unido y a su detallado seguimiento de la salud mental en el trabajo. Desde hace una década, los británicos incluyen en el equivalente europeo de nuestra EPA (la Labour Force Survey), un módulo anual referido a la salud18 que permite seguir las tendencias salud-trabajo de forma detallada. Sus cifras más recientes, publicadas a finales de 202019, señalan que los problemas de salud mental en el trabajo (donde incluyen “estrés, depresión o ansiedad”)20 han ido creciendo de forma estadísticamente significativa en los últimos años, suponiendo en 2019/2020 más de la mitad de las enfermedades relacionadas con el trabajo21 (y de los días de baja asociados), una dinámica previa a la pandemia22. Además, lo que es tanto o más importante, en sus análisis de los determinantes de la salud mental en el trabajo (por una doble vía: auto-informe y a partir de una red de médicos de atención primaria), confirman como el principal causante las presiones relacionadas con las cargas de trabajo, los plazos ajustados y un exceso de responsabilidad23.
Aunque en la EPA española los módulos de salud solo se incluyen cada seis años, el segundo trimestre de 2020 lo incorpora (necesariamente incluyendo los efectos de la pandemia), lo que permite contrastar nuestras cifras con las británicas utilizando el instrumento estadístico más potente del que disponemos. Los trabajadores españoles señalan que la mayoría de las enfermedades relacionadas con el trabajo tendrían una naturaleza musculoesquelética (~61 por ciento) y las vinculadas con salud mental (i.e., “estrés, depresión o ansiedad”) rondarían el ~15 por ciento (~13 por ciento para los hombres y ~16 por ciento para las mujeres), lejos de las cifras británicas24. No obstante, la comparación con el Reino Unido puede verse influida por aspectos culturales como el grado de estigmatización social asociado a la salud mental y, seguramente, por la capacidad de que el trabajador “conscientemente” sea capaz de vincular los distintos trastornos de salud con el trabajo. Todo esto está a su vez afectado por la difusión, discusión y normalización de las cuestiones relacionadas con la salud mental y su potencial vinculación con el trabajo en los discursos dominantes, algo que parece haber ocurrido mucho antes en Reino Unido (Burchell, 2006).
Por otro lado, otras fuentes que no requieren de esta vinculación consciente entre la salud y el trabajo, sugieren que nos encontraríamos mucho más cerca del caso británico de lo que parece: cuando se compara la exposición directa de estrés en el trabajo a nivel europeo con la última EECT de 2015 de Eurofound, la proporción de trabajadores que experimentan estrés (“siempre o la mayor parte del tiempo”) es similar en Reino Unido (~29 por ciento) y España (~30 por ciento); y según la misma encuesta, un determinante fundamental del estrés laboral relacionado con las cargas e intensidad de trabajo (tener que trabajar con plazos muy ajustados “todo el tiempo/casi todo el tiempo”) coloca a España en segundo lugar en la UE-28 (~35 por ciento de los encuestados), justo a continuación del Reino Unido (~38 por ciento) (Pérez Zapata, 2019). A su vez, más recientemente y volviendo a la EPA de 2020, alrededor del 47 por ciento de los trabajadores españoles sí reconocen encontrarse expuestos en su lugar de trabajo a factores de riesgo para su bienestar mental y apuntan a las “presiones de tiempo o sobrecarga de trabajo” como el factor de riesgo más extendido (53 por ciento de los expuestos), muy por delante del resto de factores (en particular, la inseguridad laboral es señalada por aproximadamente un 15 por ciento de los expuestos)25. La Labour Force Survey señala dinámicas similares para el conjunto de la UE-28, con las “presiones de tiempo o sobrecarga de trabajo” como el factor de riesgo más importante, con aproximadamente el doble de peso que el segundo (el trato difícil con clientes, pacientes, alumnos…).
Más allá de las diferencias entre fuentes, las cuestiones relacionadas con los ritmos y las cargas de trabajo parecen estar condicionando de forma fundamental la salud mental de los trabajadores españoles. Sin embargo, la precariedad (inseguridad, temporalidad, parcialidad involuntaria, etc.) sigue encabezando las discusiones, mientras que las cuestiones relacionadas con los ritmos, las cargas de trabajo, las exigencias -o de forma más general, la llamada intensidad de trabajo, como preferimos denominar (Pérez Zapata et al., 2015), se discuten comparativamente mucho menos; aunque el caso de las Kellys y, de una forma más general, la pandemia y el teletrabajo, ha supuesto una mayor atención a los aspectos relacionados con la intensidad de trabajo. Algo similar ocurre en el ámbito académico, donde los estudios centrados en el análisis de la salud mental en el trabajo se han enfocado prioritariamente hacia la precariedad, si bien nunca se ha dejado de reconocer la relevancia de exigencias en el trabajo, un constructo clave en los modelos de riesgos psicosociales; en buena medida equivalente a los más ergonómicos y sociológicos de carga e intensidad de trabajo. Por ejemplo, Utzet et al. (2021) analizan la influencia y evolución, entre 2005 y 2016, de cinco riesgos psicosociales (altas exigencias, bajo control, bajo apoyo social, inseguridad en el empleo e inseguridad en las condiciones de trabajo) e identifican como aspectos prioritarios las altas exigencias26 y el bajo apoyo social (de colegas y jefes).
Otro análisis anterior de Navarro et al. (2017), basado en los datos de la Encuesta de Condiciones de Trabajo de Cataluña en 2010, también señalaba como aspectos clave las excesivas cargas de trabajo y las exigencias emocionales, junto a factores ligados a la precariedad (inseguridad sobre duración del empleo y escasa retribución), todos ellos con altas prevalencias y elevados riesgos relativos para la salud mental. Nuestra propia investigación, en la que considerábamos la relación entre las condiciones de trabajo y la salud entre 1999 y 2012, a partir de las encuestas nacionales de condiciones de trabajo (ENCT) (Pérez Zapata, 2015), y con la última EECT referida a España en 2015 (Pérez-Zapata, Álvarez-Hernández y Revilla Castro, 2019), destaca que los factores asociados a los ritmos, cargas, exigencias o intensidad de trabajo, influyen decisivamente en la salud (no solo en la mental).
Por supuesto, enfocar más la atención en los ritmos y las cargas de trabajo no significa olvidar el papel que la precariedad juega en la salud mental en el trabajo, problema que en España ha impulsado el desarrollo de una interesante escala de precariedad (EPRES)27 que ha demostrado su relevancia analítica con datos nacionales (Vives et al., 2013) y europeos (Rivero et al., 2021), y que utilizaremos en nuestra explotación empírica.
En este contexto, la aspiración de este artículo es contribuir al debate público sobre la salud mental y el futuro del trabajo a partir de una discusión empírica de condicionantes clave de la salud mental de los trabajadores vascos. Por otro lado, para una discusión rigurosa del papel que juegan las condiciones de empleo/ trabajo (nuestro interés principal), necesitamos tener simultáneamente en cuenta (ajustar o controlar, en términos técnicos) la influencia de otros factores/condiciones de vida (no laborales) que, independientemente y/o en interacción con las laborales, condicionan la salud mental de los trabajadores.
Como veremos, los resultados van a indicar la conveniencia de prestar una atención particular a unas pocas condiciones de empleo/ trabajo: las ligadas con los ritmos, cargas y exigencias del trabajo (en definitiva, la intensidad de trabajo); las ligadas con la precariedad; y otras pocas que situaremos bajo la categoría de recursos28. En la discusión plantearemos asimismo la influencia del género, de la edad, del nivel de estudios o de la categoría laboral en la salud mental de los trabajadores. Pero antes de presentar y discutir el resultado de nuestros análisis, explicamos a continuación la aproximación metodológica.
2. METODOLOGÍA
2.1. Descripción de la muestra
Para estudiar el peso conjunto de los principales condicionantes en la salud mental de los trabajadores se han seleccionado los 4.047 trabajadores presentes en la ESCAV 201829 (de ellos, 3.356, un 82,9 por ciento, son trabajadores por cuenta ajena), una encuesta de salud representativa de la población residente en el País Vasco que cuenta con el máximo rigor metodológico y una alta tasa de respuesta (~85 por ciento). Se sigue una estrategia de muestreo en dos etapas a partir de 135 zonas básicas de salud (estratos), la selección de 5.300 viviendas y dos terceras partes de las personas por vivienda (con 15 años y más). La metodología es comparable a la de la ENSE de 2017 y a la EECT de 2015 en España. Nuestros análisis utilizan las variables incluidas en la muestra para ponderar por las variables “sexo”, “edad” y “tipología de familia”30.
La elección de la ESCAV 2018 para nuestros análisis de la salud mental en el trabajo está motivada por varias ventajas comparativas respecto a esas otras dos encuestas nacionales citadas, una centrada en las condiciones de trabajo (EECT de 2015) y la otra, en la salud (ENSE de 2017). Específicamente:
- respecto a la EECT de 2015, la ESCAV 2018 es más reciente y, por tanto, menos sensible a los efectos de la crisis económica iniciada en 2008; cuenta con un mayor tamaño muestral31; incluye un amplio conjunto de determinantes sociales de la salud con escalas validadas (EPRES32, Duke-UNC-11); y proporciona una muy completa información sobre salud y condiciones de vida, también con escalas validadas para salud mental y salud general (MHI-5, Euroqol…);
- respecto a la ENSE de 2017, la ESCAV 2018 destaca de forma diferencial por la presencia de una sección específica sobre empleo/trabajo que permite analizar la influencia de un buen número de condiciones laborales en la salud mental de los trabajadores, nuestro objetivo principal.
2.2. Variables
Para el estudio utilizamos variables que proceden tanto del cuestionario individual como del familiar de la ESCAV 201833. Como principal variable dependiente, utilizamos la medición de salud mental que proporciona el Mental Health Inventory de cinco ítems (MHI-5), un instrumento validado internacionalmente que estima la salud mental en las cuatro últimas semanas34. A partir de este instrumento, la ESCAV 2018 calcula una puntuación que varía entre 0 (peor salud mental) y 100 (mejor salud mental). Situamos el punto de corte de mala salud mental en <=72 en virtud de las razones que expondremos a continuación.
Para empezar, no existe consenso sobre el punto de corte de mala salud mental: aunque muchos estudios utilizan un punto de corte de 52, la elección varía en función del estudio y sus objetivos. En nuestro caso, nos interesa el estudio de la mala salud mental con carácter preventivo, antes de que derive en trastornos graves con mayores daños personales, organizativos y sociales. Varios estudios de referencia defienden la utilización de un punto de corte de 72 (como el que proponemos) o incluso más elevado. Así, por ejemplo, un análisis reciente basado en Finlandia y que estratifica por género, propone un punto de corte de 72 para maximizar la sensibilidad y especificidad en la identificación de aquellos que han usado el sistema de salud en los últimos doce meses por problemas de salud mental (Elovanio et al., 2020). También, un estudio británico de referencia (Kelly et al., 2008) ha sugerido un punto de corte de 76, por ser menos sensible a la prevalencia de la población de estudio. Otros dos estudios holandeses han recomendado un punto de corte de 74 a partir de la comparación con varios métodos, incluido el protocolo de diagnóstico clínico CIDI (Cuijpers et al., 2009) y una investigación anterior también ubicó el punto de corte en 72 sobre la base de una comparación con el GHQ-12 (Hoeymans et al., 2004).
Como detallaremos, la elección de este punto de corte en 72, con la ESCAV 2018, va a suponer una prevalencia de mala salud mental para los ocupados vascos de un 37,8 por ciento, que sería coherente con algunas de las cifras que hemos citado más arriba: por ejemplo con el 47 por ciento de los ocupados españoles que señalan encontrarse expuestos en su lugar de trabajo a factores de riesgo para su bienestar mental (EPA de 2020)35.
Nos distanciamos, por tanto, de otros estudios recientes –como el de Utzet et al. (2021)– que han utilizado como punto de corte un valor de 60, apoyándose en otro estudio que sugiere este punto de corte para modelar trastornos que impliquen al menos cuatro semanas de baja; es decir, estudios que buscan una mala salud mental de mayor gravedad (Thorsen et al., 2013). No obstante, nos interesa entender también la robustez de nuestro modelo con otros puntos de corte, en particular, el que se utiliza como umbral de gravedad clínica habitualmente (52), que en nuestro caso, con la ESCAV 2018, se traduciría en una prevalencia de mala salud mental de un 7,3 por ciento y 12,2 por ciento de trabajadores y trabajadoras vascas, respectivamente, unos porcentajes que recogerían solo los casos de salud mental más graves.
Como variables explicativas de la salud mental consideramos inicialmente casi cincuenta, fundamentalmente de tres tipos: información sociodemográfica/personal (5 variables), condiciones de empleo/trabajo (25 variables)36 y condiciones de vida (17 variables). A partir de ese punto de partida, los modelos multivariantes que finalmente proponemos, utilizan el género como variable estratificadora y un total de 16 variables que en nuestros análisis han demostrado condicionar de forma particularmente significativa la salud mental: 1) la edad, el nivel de estudios y la categoría laboral; 2) ocho condiciones de empleo/trabajo, y 3) cinco variables relacionadas con las condiciones de vida.
Para un tratamiento más operativo de estas variables, realizamos distintas recodificaciones en función de sus respectivas distribuciones, asegurando un mínimo número de casos en las distintas categorías y un equilibrio entre rigor y claridad. Las reclasificaciones finales son las que aparecen en los resultados de los cuadros.
2.3. Análisis
El cuadro 1 recoge la caracterización de la muestra y también la prevalencia de mala salud mental (con el punto de corte seleccionado, MHI-5 <= 72) de cada una de esas 16 variables clave (por género).
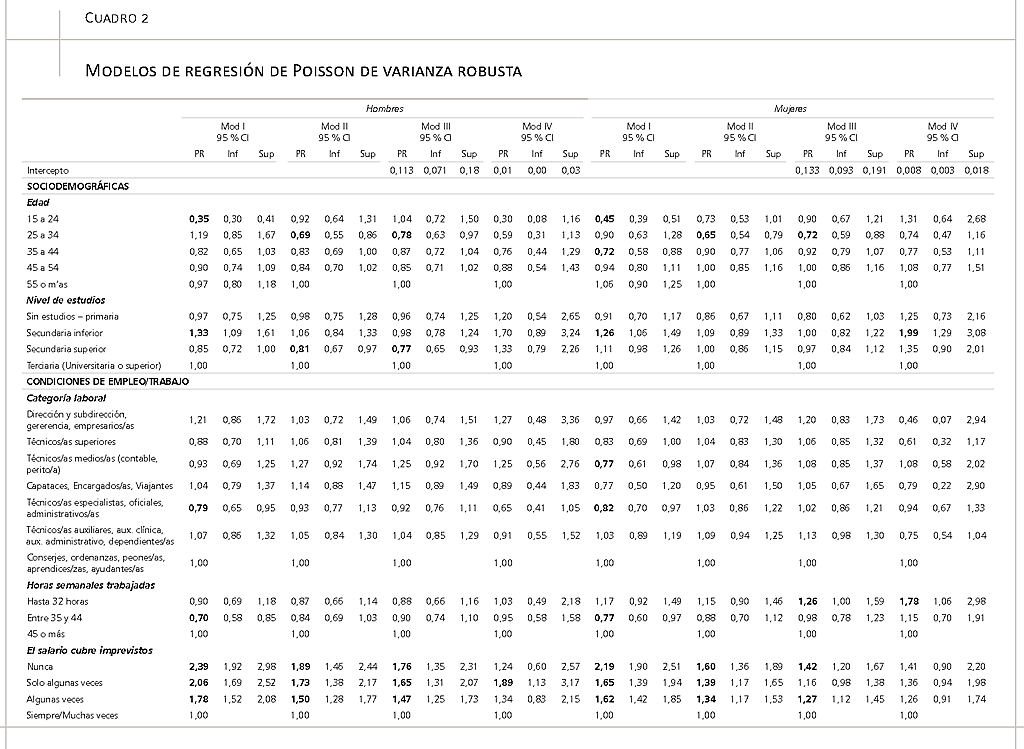
A continuación, en los análisis multivariantes mostrados en el cuadro 2 se utilizan cuatro modelos para calcular las razones de prevalencia [RP] de las variables incluidas a partir de regresiones de Poisson con varianza robusta, que resultan particularmente apropiadas para variables dependientes con prevalencias altas, como es el caso de nuestra variable dependiente principal. Esta variable se utiliza dicotomizada (mala salud mental = “1”, cuando MHI-5 <= 72) en los tres primeros modelos (I, II y III); en el modelo IV utilizamos como variable dependiente dicotomizada un punto de corte alternativo (“1” para MHI-5 <=52), común en los estudios que analizan trastornos mentales de nivel clínico.
El modelo I del cuadro 2 presenta el resultado de las regresiones con la variable dependiente principal y el ajuste independiente de cada una de las variables (pero ajustando también con la variable de grupos de edad); en el modelo II incluímos, además de los grupos de edad, las variables “nivel de estudios”, “categoría laboral” y las ocho condiciones de empleo/trabajo; y en el modelo III añadimos al modelo II un ajuste por las cinco condiciones de vida. El modelo IV incluye las variables consideradas en el modelo III, pero con los cambios en la variable dependiente.
Por último, aun con las limitaciones propias de un estudio observacional trasversal basado en las percepciones de los trabajadores (es decir, sujetas a potencial varianza del método común, a sesgos de autoinforme y a causalidad inversa), calculamos las fracciones atribuibles poblacionales (FAP) que permiten discutir de forma sintética las prioridades de intervención. Las FAP estiman la proporción de problemas de salud mental que teóricamente podríamos evitar eliminando/variando la exposición a los distintos factores de riesgo. Para su cálculo utilizamos la fórmula FAP = Pc * (RR-1) / RR (Darrow y Steenland, 2011) donde Pc se corresponde con la exposición a un determinado riesgo entre los casos de mala salud mental, y los RR (riesgos relativos) se corresponden con los RP ajustados del modelo III (los resultados de las FAP finales se muestran en el gráfico 1)37.
3. RESULTADOS Y DISCUSIÓN
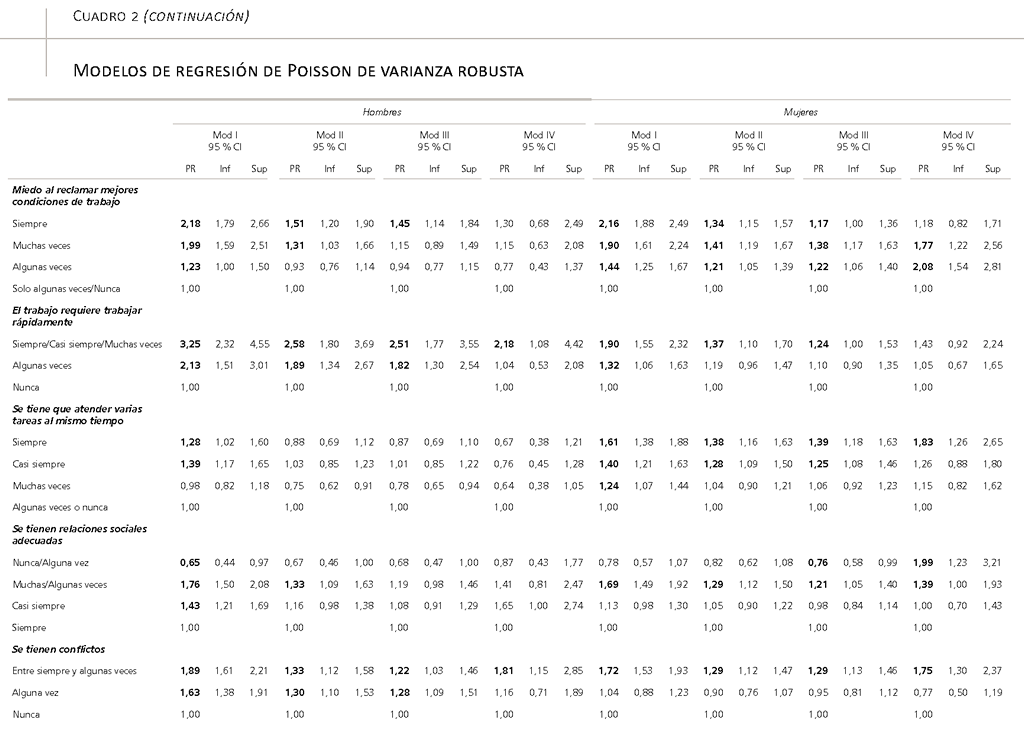
Nuestro análisis explora la relevancia específica de medio centenar de condicionantes (laborales y no laborales) de la salud mental presentes en la ESCAV 2018 para finalmente proponer un modelo multivariante (con 16 variables clave, estratificadas por género) explicativo de la salud mental de los trabajadores por cuenta ajena38 (modelo III del cuadro 2). Tres grupos de resultados son destacables:
- la escasa significatividad estadística de la edad, el nivel de estudios o la categoría laboral que, a su vez, coexisten con la significatividad del género, aun en modelos que ajustan por las condiciones de empleo/trabajo y vida;
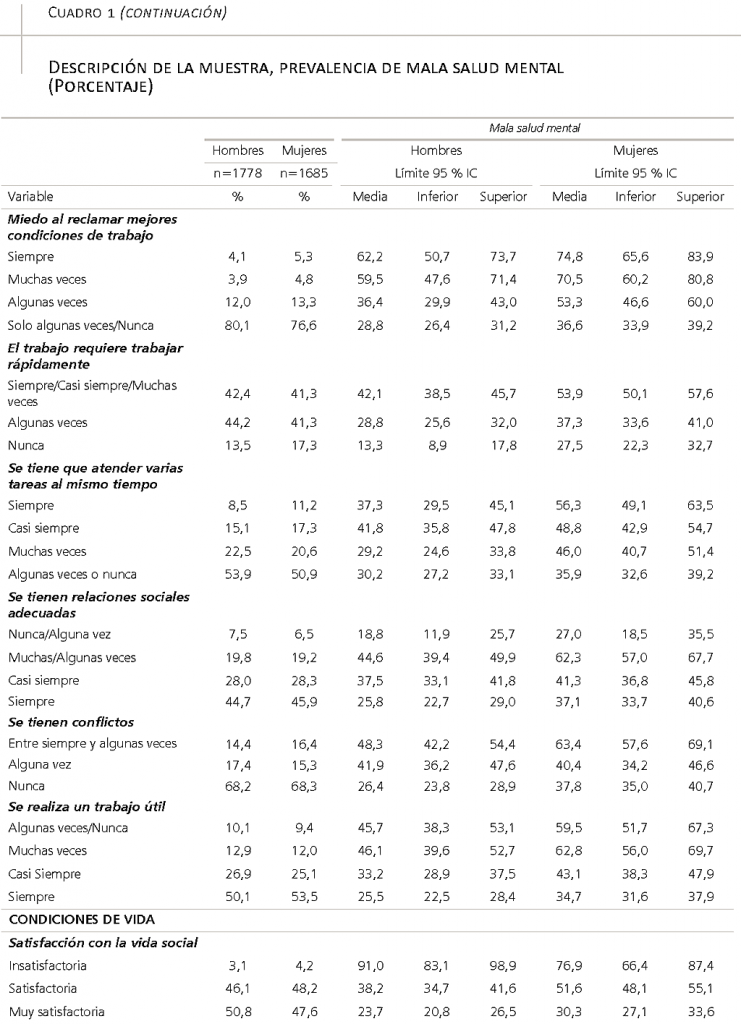
- la especial importancia de ocho factores relacionados con las condiciones de empleo y trabajo: el número de horas semanales de trabajo, dos variables ligadas a la precariedad (un salario suficiente para cubrir imprevistos y la posibilidad de reclamar mejores condiciones de trabajo sin miedo a represalias), dos ligadas a los ritmos y cargas de trabajo (tener que trabajar rápidamente y atender varias tareas al mismo tiempo) y tres ligadas con la disposición de recursos en un sentido amplio (que se refieren a las relaciones sociales, a las situaciones de conflicto y a la sensación de realizar un trabajo útil);
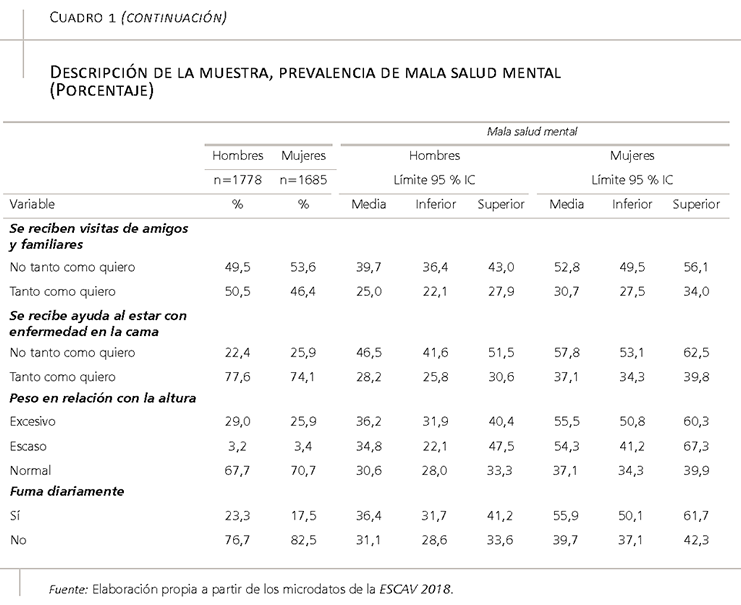
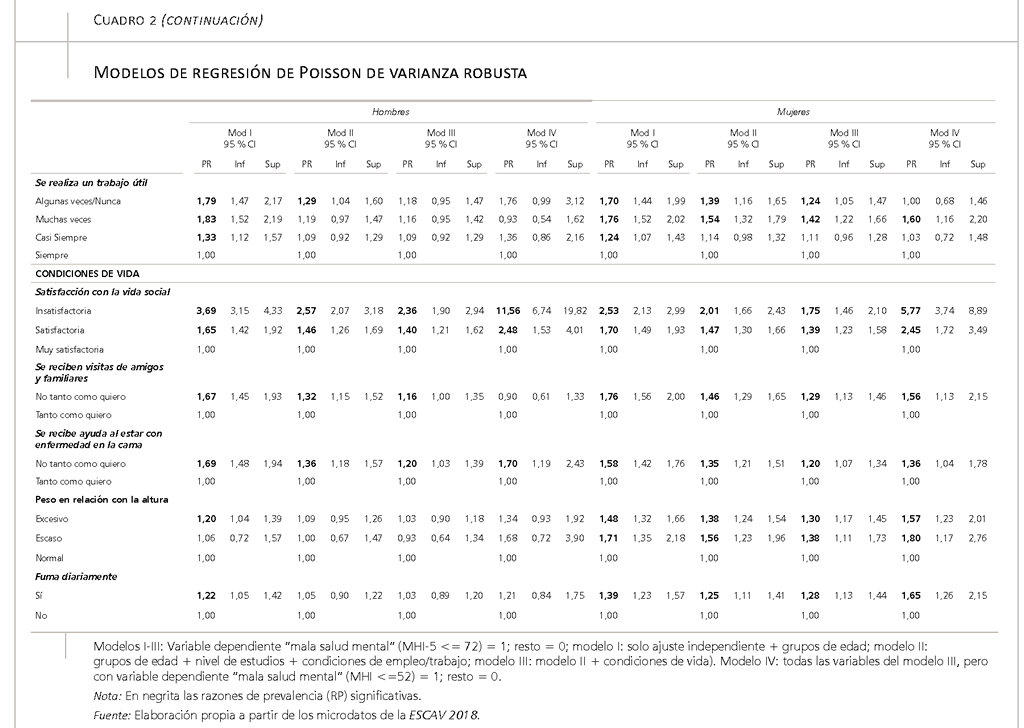
- por último, la relevancia de cinco variables asociadas a las condiciones de vida: una vida social satisfactoria, las visitas de familiares y amigos, la recepción de ayuda en caso de enfermedad en la cama, el peso en relación con la altura y el consumo diario de tabaco.
Además, hemos utilizado los resultados del modelo III para estimar las FAP asociadas a una mala salud mental en el trabajo. Más allá de las limitaciones y prudencias metodológicas ya mencionadas, las FAP destacan tres áreas de intervención clave para reducir la prevalencia de una mala salud mental en el trabajo: la regulación de los ritmos y cargas de trabajo, la reducción de la precariedad y la consecución de unos recursos adecuados.
También hemos comprobado la robustez y semejanza de nuestro modelo III, orientado a la prevención de problemas de salud mental, con una variación en la variable dependiente (modelo IV): un punto de corte de mala salud mental que es común en otros estudios, apropiado para una salud mental de mayor gravedad clínica.
Por otro lado, por razones de espacio, no podemos detenernos a discutir la influencia en la salud mental de las cinco variables más relacionas con las condiciones de vida: contar con una vida social satisfactoria; recibir visitas de amigos y familiares; obtener ayuda en caso de enfermedad en la cama; registrar un peso que se desvía del normal, por exceso o por defecto; y consumir diariamente tabaco39. Para nuestro objetivo principal, los consideramos cinco condicionantes importantes de la salud mental de los trabajadores que hay que tener en cuenta como variables de ajuste/control para una mejor estimación de la influencia independiente de las condiciones de empleo/trabajo en la salud mental de los trabajadores.
Seguidamente organizamos la discusión en tres secciones: en primer lugar, analizando el papel del género y la categoría laboral; en segundo lugar, el papel de las condiciones de empleo/trabajo y, en tercer lugar, planteamos las prioridades políticas que se derivan del análisis y sobre las que podría basarse la intervención para prevenir una mala salud mental de los tra-bajadores40.
3.1. Interseccionalidad de género y categoría laboral
Los resultados incluidos en el cuadro 2 sugieren que las diferencias en la salud mental de los trabajadores en términos de edad, estudios o categoría laboral se vuelven poco relevantes, una vez agregamos las variables ligadas con las condiciones de empleo/trabajo (modelo II) y vida (modelo III). El resultado más relevante es que los trabajadores entre 25 y 34 años presentan un menor riesgo de mala salud mental una vez se incluyen las condiciones de empleo/ trabajo (modelos II y III), lo que sugiere que unas más desfavorables condiciones de empleo/trabajo entre los más jóvenes (hombres y mujeres) estarían impactando de forma diferencial en su salud mental.
Además, aunque la variable género revela diferencias de salud mental significativas entre los trabajadores y las trabajadoras, la categoría laboral no resulta suficientemente significativa en los modelos ajustados. Esto sugiere que la potencial interseccionalidad a la que apuntaba el cuadro 1 (una brecha de género en la salud mental en la categoría de menor estatus y en la de técnicos especialistas) se podría explicar mucho mejor teniendo en cuenta las condiciones de empleo/trabajo incluidas en el modelo II que la simple categoría laboral.
Por otro lado, la literatura ha confirmado de forma consistente el papel fundamental del género en la salud mental tanto entre la población general, como entre la activa. Según Bacigalupe et al. (2020), a partir de la ENSE de 2017, la brecha de género en la salud mental se concentra en las mujeres de mayor edad y menor clase social. Para los trabajadores españoles entre 2005 y 2016, Utzet et al. (2021) también las señalan, aunque con tendencia a reducirse con el paso del tiempo y concentrándose en las ocupaciones manuales.
Específicamente en el trabajo, las diferencias de salud mental asociadas al género se han venido explicando a partir de 1) la segregación horizontal (más mujeres en sectores como la educación, la salud o los cuidados, con una combinación de condiciones de trabajo de más riesgo para la salud mental)41; 2) la segregación vertical, asociada a posiciones subordinadas en la cadena de mando, con mayor exposición a discriminación y violencias física, simbólica o sexual42, y 3) los tradicionales roles de género en el ámbito no laboral, que se traducirían en una mayor carga de trabajo doméstico y de cuidados sobre las mujeres. Pero el análisis de las desigualdades de género relacionadas con la salud mental es un área compleja donde, además de los factores anteriores, otros pueden ser importantes (Bacigalupe et al., 2020).
A lo ya conocido, nuestros resultados añaden que las desigualdades de género asociadas a la salud mental en el trabajo no parecen muy influidas por la categoría laboral: el mayor riesgo de mala salud mental de las mujeres no sigue una relación lineal con la categoría laboral y aunque se concentre en las de menor estatus, desaparece al incluir las condiciones de empleo/ trabajo (por lo que una explicación en términos de gradiente social resultaría menos apropiada). También sugieren que si queremos reducir las altas desigualdades de género asociadas a la salud mental en el trabajo por cuenta ajena (32,4 por ciento hombres vs. 42,5 por ciento mujeres en el cuadro 1), sería importante actuar sobre las condiciones de empleo/trabajo y condiciones de vida incluidas, en las que los hombres y las mujeres están expuestos de forma desigual. No obstante, estos factores no agotan la significatividad de la variable de género, lo que justifica la necesidad de seguir investigando esta cuestión.
Por otro lado, desde el punto de vista de las condiciones de empleo/trabajo incluidas en los modelos y que impactan en la salud mental, la radiografía desde la distancia es suficientemente similar entre hombres y mujeres para afirmar que estas condiciones constituyen riesgos comunes para ambos sexos, de manera que, actuando sobre ellas, se podría reducir la prevalencia de mala salud mental de todos los trabajadores. No obstante, como detallamos en la siguiente sección, la relevancia de las distintas condiciones de empleo/trabajo también varía por género: en concreto, las mujeres presentan 1) un menor riesgo respecto a los aspectos ligados con la carga de trabajo (este resultado puede obedecer a la no inclusión de medidas de exigencias emocionales, que en otros trabajos se han demostrado cruciales y a las que las mujeres están más expuestas; por ejemplo, Kubicek et al., 2019; Navarro et al., 2017); 2) un mayor riesgo asociado a algunas variables indicativas de precariedad, como los horarios semanales de trabajo reducidos (hasta 32 horas) y el miedo a reclamar mejores condiciones de trabajo; 3) más sensibilidad a unas relaciones sociales poco adecuadas y a trabajos con escaso sentido o utilidad.
3.2. Condiciones de empleo y trabajo
Aunque en nuestros análisis de partida se exploraron hasta 25 condiciones de empleo/ trabajo en la salud mental de los trabajadores, solo ocho aspectos terminaron siendo suficientemente significativos en los modelos finales: las horas de trabajo semanales, dos medidas relacionadas con la precariedad, dos con las cargas de trabajo, y tres variables que podemos encuadrar bajo la categoría “recursos”, dos de ellas vinculadas con la calidad de las relaciones sociales, y una con el sentido del trabajo. Como se ha señalado, las condiciones de empleo/trabajo incluidas en el modelo final son, de forma general, significativas tanto para hombres como para mujeres, pero con algunas excepciones: 1) trabajar un número de horas semanales menor que el habitual (hasta 32 horas) emerge como un riesgo para la salud mental de las mujeres (en el modelo III, una vez se incluyen las condiciones de vida), pero no para los hombres; 2) los distintos ítems de ritmos y cargas de trabajo presentan distinta sensibilidad por género (la necesidad de trabajar con rapidez afecta sobre todo a los hombres, mientras que la multitarea afecta más a las mujeres) y, además, adquieren más importancia entre los hombres; 3) la sensación de hacer un trabajo útil protege la salud mental de las mujeres, pero no resulta suficientemente significativa para los hombres; 4) y algo similar ocurre con las relaciones sociales adecuadas en el trabajo, que tampoco alcanzan significatividad en el grupo de los hombres.
A pesar de estas diferencias y otras menores, los modelos propuestos son mayoritariamente coherentes para ambos sexos, en línea con los resultados de Eurofound (Kubicek et al., 2019), donde, utilizando una amplia muestra de trabajadores europeos (~44.000 en la EECT de 2015), defienden la vigencia de un modelo explicativo de la salud equivalente para trabajadores y trabajadoras, unos y otras condicionados por exigencias, recursos y procesos fisiológicos y psicológicos equiparables.
En los siguientes apartados se discuten con más detalle los resultados de la influencia de la precariedad, las cargas/horas de trabajo y ciertos recursos en la salud mental de los trabajadores.
3.2.1. Precariedad
Si bien los análisis iniciales exploraron el papel de los diez ítems incluidos en la escala de precariedad mini-EPRES incluida en la ESCAV 2018, solo dos resultaron suficientemente significativos para incluirse en nuestro modelo final (modelo III, cuadro 2): 1) un salario que permite cubrir los gastos imprevistos de importancia, y 2) el miedo a reclamar mejores condiciones de trabajo. Estos dos factores presentan unas razones de prevalencia considerables tanto para hombres como para mujeres, aunque en el modelo final los hombres muestran algo más de sensibilidad/riesgo a las cuestiones salariales (tres categorías de respuesta para los hombres y dos para las mujeres), lo que sería consistente con su rol de género tradicional como “bread-winners”. Además, la precariedad en los salarios se halla muy extendida entre los dos géneros: un 31,6 por ciento de los hombres y un 41,5 por ciento de las mujeres (tres primeras categorías de respuesta en el cuadro 1), lo que se va a traducir en un considerable peso en las FAP que se presentan más adelante. En cambio, la razón de prevalencias del miedo a reclamar mejores condiciones de trabajo resulta más significativa en las mujeres (todas las categorías de respuesta para mujeres y solo una para los hombres), lo que se añade a la considerable proporción de mujeres que efectivamente tienen miedo a reclamar “siempre/muchas veces/algunas veces” (un 23,4 por ciento en el cuadro 1).
Los resultados son coherentes con otros trabajos citados, como Navarro et al. (2017), que analizaron una batería de riesgos psico-sociales en la salud mental de trabajadores catalanes y hallaron un riesgo importante en las variaciones de salario y la inseguridad en el empleo; y también con el análisis de Utzet et al. (2021), basado en el caso español durante el periodo 2005-2016, donde hallan una relación significativa (aunque con razones de prevalencia no muy elevadas) de dos variables vinculadas con la precariedad: la inseguridad en el empleo (para las ocupaciones manuales) y la inseguridad sobre las condiciones de trabajo (en ocupaciones no manuales, particularmente para los hombres). Nuestros resultados añaden especificidad a estas tendencias, confirmando la relevancia de ambas para hombres y mujeres, aunque señalando también que los aspectos ligados a los salarios adquieren más importancia entre los hombres, y los aspectos ligados a la reclamación de mejores condiciones de trabajo, entre las mujeres.
3.2.2. Cargas y horas de trabajo
Todos los modelos teóricos de riesgos psicosociales asumen que los determinantes más importantes de la salud mental de los trabajadores no son las horas de trabajo, sino las dimensiones ligadas con las exigencias (en buena medida ligadas a los ritmos o las cargas de trabajo), algo consistente con nuestros análisis.
No obstante, antes de discutir los resultados sobre ritmos y cargas de trabajo, los ligados con las horas de trabajo semanales merecen dos comentarios. En primer lugar, llama la atención (en los modelos sin ajustar) el mayor riesgo para la salud mental de aquellos trabajadores expuestos a una cantidad de horas semanales que se desvían, por defecto o por exceso, de la cantidad “normal” (consideramos “normales” jornadas entre 35 y 44 horas) y que desaparece una vez ajustamos por el resto de condiciones de empleo/trabajo consideradas. De acuerdo con este resultado, los riesgos sobre la salud mental no provendrían tanto de las desviaciones de los horarios de trabajo normales, sino, más bien, de una combinación de condiciones de empleo/ trabajo que se incluyen en los análisis y se relacionarían con esas desviaciones. En segundo lugar, los horarios semanales reducidos (hasta 32 horas) presentarían un mayor riesgo para la salud mental de las mujeres trabajadoras, un resultado en sintonía con los obtenidos por Payá et al. (2019) con la ENSE de 2017. Por otro lado, la razón de prevalencia cambia de manera muy significativa al insertar la variable relacionada con una vida social satisfactoria (resultados no mostrados); luego el riesgo para la salud mental de las jornadas semanales reducidas parece interaccionar con la satisfacción de la vida social de las mujeres trabajadoras (y también con sus potenciales mayores cargas no laborales), lo que sugiere la mayor importancia que adquieren los aspectos no laborales en la salud mental de las mujeres.
Respecto a los ritmos, las cargas y exigencias de trabajo, nuestro análisis resalta la influencia de dos riesgos importantes para la salud mental de los trabajadores: 1) la rapidez con la que tienen que trabajar y 2) la necesidad de atender varias tareas al mismo tiempo (multitarea). En particular, para los hombres, tener que trabajar muy rápido (“siempre/casi siempre/ muchas veces”) es algo muy frecuente (afecta al 42 por ciento de ellos, ver cuadro 1) y que implica multiplicar el riesgo de mala salud mental por 2,5 veces (respecto a los que no tienen que trabajar rápido “nunca”; véase el modelo III en el cuadro 2). Para las mujeres, la necesidad de atender varias tareas al mismo tiempo afecta “siempre” al 11 por ciento, y “casi siempre” al 17 por ciento (ver cuadro 1), y supone multiplicar el riesgo de mala salud mental en 1,4 y 1,3 veces, respectivamente (véase el modelo III en el cuadro 2). Las dos medidas son coherentes con estudios previos que las han utilizado para estimar la carga e intensidad de trabajo en las ENCT de 2006 y 2011 y cuya relevancia como condicionantes de problemas de salud puso de manifiesto nuestra propia investigación (Pérez Zapata, 2015; Pérez-Zapata, Álvarez-Hernández y Revilla, 2019).
El artículo ya mencionado de Utzet et al. (2021) también incluye la rapidez como uno de los tres ítems que operacionalizan las altas exigencias laborales, señalándola (junto al bajo apoyo social) como condicionante clave de la salud mental de los trabajadores y las trabajadoras, tanto en ocupaciones manuales como no manuales. Navarro et al. (2017), en su estudio sobre los trabajadores en Cataluña, también confirman la importancia de ítems asociados a las cargas de trabajo y a exigencias emocionales. La importancia de esta última, también en términos de género, es conocida, pero desafortunadamente esta es una dimensión que no se recoge en la ESCAV 2018.
En definitiva, nuestros resultados prestan respaldo a la tesis que destaca los aspectos relacionados con los ritmos, las cargas y exigencias (en definitiva, con la intensidad del trabajo) como factores clave de la salud mental de los trabajadores, por encima de dimensiones ligadas a la precariedad y de ciertos recursos que se discuten a continuación.
3.2.3. Recursos, relaciones sociales y sentido del trabajo
Desde sus orígenes, los modelos de riesgos psicosociales han señalado la relevancia de ciertas condiciones laborales que, como el control sobre el trabajo realizado (Karasek y Theorell, 1990), el apoyo social (Johnson y Hall, 1988), las recompensas (Siegrist, 1996) o, de forma más general, los recursos, ejercerían un efecto positivo sobre la salud y/o podrían compensar los potenciales efectos negativos de las exigencias. La evolución de esta aproximación entre exigencias, por un lado, y recursos, por otro, es la que ha generalizado con éxito el modelo JD-R (Bakker y Demerouti, 2007) y también la que ha considerado recientemente Eurofound para estudiar los efectos conjuntos de diferentes condiciones de trabajo en la salud (Kubicek et al., 2019).
En relación con los planteamientos de estos estudios, nuestros análisis con la ESCAV 2018 confirman que ciertos recursos tradicionalmente ligados al control o la autonomía en el trabajo (tales como “poder marcar el ritmo de trabajo” o “tomar decisiones operativas sobre cómo realizar el trabajo”) no alcanzan suficiente significatividad para ser incluidos en los modelos finales. Navarro et al. (2017) tampoco hallaron una influencia significativa de variables equivalentes en su análisis sobre los trabajadores en Cataluña, y para Utzet et al. (2021) un escaso control del trabajo sería mucho menos relevante para la salud mental que otros recursos como el apoyo social, un resultado también alineado con los resultados europeos con la EECT de 2015. Específicamente, esta falta de significación de los aspectos relacionados con el control del ritmo de trabajo y la organización de tareas sería compatible con nuestros propios resultados que han recomendado reevaluar el grado de control o autonomía en el trabajo en un contexto de dinámicas de autorregulación y de la llamada paradoja de la autonomía (Pérez-Zapata et al., 2016 y Pérez-Zapata, Álvarez-Hernández y Castaño, 2017).
En cambio, los recursos relacionados con la calidad de las relaciones sociales (la frecuencia de las “situaciones de conflicto con compañeros y supervisores” y “unas relaciones sociales adecuadas”) sí condicionan significativamente la salud mental de los trabajadores. Los resultados del modelo III del cuadro 2 muestran un efecto mayor y más consistente en las situaciones de conflicto en los hombres (que suponen RP de 1,2 y 1,3 en cualquiera de las categorías que implican conflicto) que en las mujeres, donde (solo resulta significativa la categoría de conflictos más desfavorable “siempre” y “algunas veces”, para la que encontramos una RP de 1,3).
Por otro lado, el grado en el que las relaciones sociales en el trabajo son adecuadas no alcanza significatividad en los hombres, mientras que en las mujeres encontramos resultados parcialmente inconsistentes porque unas categorías presentan RP que reducen el riesgo (tener relaciones sociales adecuadas “nunca” o “alguna vez”), y otras lo aumentan (“muchas” o “algunas veces”). Estas inconsistencias requerirían más investigación, pero sugieren que unas relaciones sociales adecuadas influirían menos en la salud mental de los trabajadores varones, quizás en parte porque esa información pueda recogerse mejor en el ítem de las situaciones de conflicto. Quizás también pueda vincularse con la potencial presencia de trabajo en equipo (Pinilla y López, 2017) y/o con las diferentes características de las redes sociales por género en el trabajo, pero, de nuevo, este es un resultado que necesita más investigación.
Por último, un resultado interesante y menos habitual es el que se refiere a la relevancia específica del sentido del trabajo: en particular, a la sensación de realizar un trabajo útil, que también se ha vinculado con la salud mental de los trabajadores en el pasado (Burr et al., 2010). La sensación de no poder realizar un trabajo útil (“nunca/algunas veces/muchas veces”) se confirma como una dimensión con una particular importancia para la salud mental de las trabajadoras (RP 1,2-1,4) (véase el modelo III en el cuadro 2), algo que, además, afecta a una buena proporción de trabajadoras (al 21 por ciento, tal como recoge el cuadro 1) y que podría entenderse en sintonía con estereotipos de género y la segregación horizontal.
En conjunto, nuestros resultados sugieren que no contar con los recursos adecuados, estén estos relacionados con la calidad de las relaciones sociales o con el sentido del trabajo, afecta más a las mujeres que a los hombres, por lo que las intervenciones orientadas a mejorar los recursos disponibles pueden simultáneamente mejorar la salud mental de los trabajadores y reducir la brecha de género relacionada con la salud mental.
3.3. Prioridades políticas y de salud pública
En este último apartado previo a las reflexiones finales se discuten las principales implicaciones de los resultados en términos de prioridades políticas para mejorar la salud mental de los trabajadores.
Con el ánimo de tratar de ayudar a traducir nuestros hallazgos en resultados políticos más accionables, se estiman las FAP ligadas a los principales factores de riesgo. Las FAP son una medida sintética que tiene en cuenta tanto la prevalencia de una determinada exposición como su riesgo relativo y en nuestro caso calculan la proporción de casos de mala salud mental en el trabajo que podríamos evitar actuando sobre los distintos factores de riesgo, lo que puede resultar útil para la priorización de políticas públicas.

De las FAP que presentamos en el gráfico 1 se derivan tres grandes estrategias de intervención para disminuir los problemas de salud mental en el trabajo:
- una primera línea, con intervenciones orientadas a regular las cargas e intensidad de trabajo, que en nuestros análisis se operacionalizan a partir de la regulación de la rapidez con la que se tiene que trabajar y la medida en que los trabajadores tienen que atender a varias tareas al mismo tiempo; con un potencial de reducir los casos de mala salud mental de aproximadamente el 50 por ciento para los hombres y del 18 por ciento para las mujeres. El potencial de la regulación de las cargas en la reducción de problemas de salud mental podría haber sido mayor si hubiéramos podido incluir en los análisis las exigencias emocionales, que suelen ser más importantes para las mujeres (Schütte et al., 2015), dada su relevancia en los sectores con más presencia de mujeres (salud, cuidados, educación…);
- una segunda línea, con intervenciones orientadas a reducir la precariedad, en particular, a garantizar unos salarios suficientes para cubrir imprevistos y a la reducción del miedo a reclamar mejores condiciones de trabajo, con un potencial conjunto de reducción de la proporción de casos de mala salud mental de en torno a un 19 por ciento para los hombres, y un 17 por ciento para las mujeres; a los que, en el caso de las mujeres, habría que añadir un 8 por ciento de riesgo adicional ligado a horarios semanales reducidos (hasta 32 horas);
- una tercera línea, con intervenciones orientadas a asegurar recursos asociados a mejorar las relaciones sociales y el sentido en el trabajo, que conjuntamente podrían reducir los casos de mala salud mental en un 9 por ciento entre los hombres, y un 17 por ciento entre las mujeres.
Además, de los resultados se infiere una línea de intervención adicional ligada a las condiciones de vida de los trabajadores (que trasciende nuestros objetivos de análisis y que debe ser objeto de investigación adicional). En particular, entre las consideradas aquí, las relacionadas con llevar una vida social satisfactoria, recibir visitas de amigos y familiares, y ayuda en caso de enfermedad, y adicionalmente para el caso de las mujeres, también las desviaciones respecto a un peso normal (en relación con la altura) y el consumo diario de tabaco. Conjuntamente, las condiciones de vida tendrían el potencial de reducir hasta un 35 por ciento los casos de mala salud mental en los trabajadores varones, y un 54 por ciento en las mujeres trabajadoras. Destaca la particular importancia de una vida social satisfactoria, que podría reducir en aproximadamente un 20 por ciento los casos de mala salud mental de los trabajadores, tanto para hombres como para mujeres. En todo caso, un análisis detallado de estas condiciones de vida y de otras vinculadas a las labores domésticas y de cuidados trasciende los objetivos de este artículo.
Como se ha comentado, las FAP estimadas están necesaria y potencialmente influidas por las limitaciones asociadas al tipo de fuente de datos de encuesta, de naturaleza trasversal, que recoge información preguntando por las percepciones de los encuestados y cuyos potenciales sesgos son conocidos (varianza del método común, sesgos de autoinforme, causalidad inversa). Sin embargo, nuestros resultados son congruentes con el sentido mayoritario de la investigación acumulada y es poco probable que las limitaciones y los sesgos de la encuesta puedan tener una influencia muy significativa en los resultados.
Por otro lado, aunque por razones de espacio no hemos podido detenernos en la discusión de las semejanzas entre el modelo propuesto (modelo III) y el modelo IV que estudia la “mala salud mental” de mayor gravedad, existen suficientes similitudes como plantear que nuestros principales resultados ligados con la precariedad, las cargas y ciertos recursos son también claves para explicar e intervenir en casos de salud mental más graves con un umbral clínico43.
En definitiva, nuestra investigación propone tres líneas de intervención sobre las condiciones de empleo/trabajo con potencial para prevenir entre el 60 por ciento y el 80 por ciento de los casos de mala salud mental de los trabajadores, mujeres y hombres, respectivamente. Aunque existen diferencias de género en la relevancia de los distintos factores considerados, los modelos son suficientemente similares para respaldar los planteamientos de Eurofound, que, además de llamar la atención sobre los mecanismos fisiológicos y psicológicos comunes para ambos sexos, considera prioritario reducir las exigencias y mejorar los recursos para hombres y mujeres (Kubicek et al., 2019).
4. REFLEXIONES FINALES
En el contexto del debate público sobre la salud mental de la población y el futuro del trabajo, hemos analizado empíricamente el caso de la salud mental de los trabajadores, con el objetivo de contribuir a orientar prioridades políticas hacia un trabajo más sostenible y saludable. Una mala salud mental de los trabajadores no solo implica un daño personal a la mayoría de la población entre 16 y 64 años, sino que representa daños organizacionales, sociales y económicos de enorme calado. Para ello se ha utilizado la Encuesta de Salud del País Vasco de 2018, cuyo foco en los condicionantes sociales de la salud ofrece oportunidades diferenciales para el estudio de las relaciones salud-trabajo en España.
El artículo ha partido de la necesidad de diseñar políticas orientadas a promover la salud mental desde una orientación preventiva, que pueda eliminar (o mitigar) en origen el daño personal, organizacional y social que actualmente provocan los trastornos mentales más graves, pero también esa otra mala salud mental, más generalizada y menos visible, que apuntan múltiples fuentes, como la EPA de 2020, en la que un 47 por ciento del total de trabajadores encuestados indican que están expuestos en su lugar de trabajo a riesgos para su bienestar mental. Los principales resultados quedan resumidos en los siguientes puntos.
- Unas pocas condiciones de empleo/ trabajo influyen de manera muy importante sobre la salud mental de los trabajadores. Y también qué intervenciones centradas en ellas podrían contribuir, simultáneamente, a reducir las desigualdades de género ligadas a la mala salud mental. En términos de edad, unas desfavorables condiciones de empleo/trabajo estarían relacionadas con un deterioro específico en la salud mental de los trabajadores más jóvenes (25-34 años). El nivel de estudios, la categoría laboral (u otras medidas del gradiente social) aparecen condicionadas por la distribución de las condiciones de empleo/trabajo, que son las que operan como condicionante directo de la mala salud mental de los trabajadores.
- Los resultados también confirman la relevancia del género como eje de desigualdad en la salud mental de los trabajadores y sugieren que, para avanzar en la llamada interseccionalidad, más que concentrarse en los ejes de desigualdad asociados a la categoría laboral o clase social, sería más útil considerar la acumulación de malas condiciones de empleo/trabajo incluidas en los modelos propuestos. Dos ejemplos: 1) regular los ritmos, cargas o exigencias del trabajo posee un gran potencial para reducir los riesgos de mala salud mental tanto en las Kellys como en los directivos44; 2) actuar sobre el miedo a reclamar mejores condiciones de trabajo, asegurar unas adecuadas relaciones sociales o mitigar las carencias de sentido del trabajo (todos ellos, riesgos más acentuados en las mujeres) podrían simultáneamente mejorar la salud mental de todos los trabajadores y reducir la brecha de género relacionada con la salud mental.
- Al mismo tiempo, los resultados en términos de fracciones atribuibles poblacionales (FAP) muestran que lo que pasa en el trabajo (i.e., las condiciones de empleo/trabajo) tendría, comparativamente y en términos de género, una mayor influencia sobre la salud mental de los hombres; y viceversa, lo que pasa fuera del trabajo (i.e., las condiciones de vida) adquiriría más influencia (comparativamente) en las mujeres. Y aunque la tradicional distinción entre exposiciones laborales y no laborales sea mucho más artificiosa (Artazcoz, 2019) que nunca, particularmente con la difusión tecnológica, ello no impide afirmar que la mala salud mental de los trabajadores, hombres o mujeres, se ve más influida por las condiciones de empleo/trabajo que por las condiciones de vida.
Sintética y políticamente, hemos concluido que asegurar unas condiciones de empleo/trabajo adecuadas podría reducir entre un 60 por ciento y un 80 por ciento los casos de mala salud mental de los trabajadores mujeres y hombres, respectivamente. En particular, se sugieren tres líneas de actuación prioritarias:
- una línea de intervención asociada a la regulación de los ritmos, cargas y exigencias del trabajo (es decir, de la intensidad de trabajo), con potencial para reducir en torno a la mitad de los casos de mala salud mental en los hombres, y casi una quinta parte de los casos de las mujeres;
- una actuación ligada a la reducción de la precariedad asociada a los insuficientes salarios, al miedo a reclamar mejoras en las condiciones de trabajo y a los horarios semanales reducidos (hasta 32 horas)45 que, conjuntamente, tendrían el potencial de reducir entre un 18 por ciento y un 25 por ciento de los casos de mala salud mental de los trabajadores, hombres y mujeres, respectivamente;
- finalmente, una intervención sobre los recursos, centrada en unas relaciones sociales más adecuadas, con menos conflictos y un mayor sentido del trabajo tendría un potencial conjunto de reducir entre un 9 por ciento y un 17 por ciento de los casos de mala salud mental en hombres y mujeres trabajadores, respectivamente.
El artículo está expuesto a las limitaciones habituales que rodean a los estudios de salud y condiciones de trabajo basados en encuestas trasversales, que pueden sobreestimar o subestimar los resultados; también cabe plantear que la ausencia de alguna(s) condición(es) de trabajo no presente(s) en las fuentes de datos pudiera afectar a los resultados; y la conceptualización de la mala salud mental puede asimismo influir en los resultados. Pero no parece que ninguna de estas consideraciones pudieran alterar nuestros resultados principales de forma muy significativa. Asimismo, el artículo presenta algunas contribuciones específicas al estudio de las relaciones salud-trabajo que se destacan a continuación.
- La ESCAV 2018 ofrece oportunidades diferenciales para estudiar el efecto actualizado, riguroso y simultáneo de las condiciones de empleo/trabajo y las condiciones de vida en la salud de los trabajadores. En particular, la inclusión de una amplia sección de condiciones de empleo/trabajo la separa de su equivalente a nivel nacional (ENSE de 2017), mientras que la inclusión de un mayor abanico de condiciones de vida y métricas de salud la diferencia de la encuesta oficial de condiciones de trabajo (EECT de 2015). Hasta donde conocemos, nuestro artículo es el primero que utiliza la ESCAV 2018 para estudiar la influencia conjunta de las condiciones de empleo/trabajo y condiciones de vida en la salud mental de los trabajadores vascos.
- Los objetivos orientados a la prevención han justificado la decisión meto-dológica de conceptualizar y estudiar la mala salud mental antes de que esta alcance el umbral de un trastorno mental muy grave. Nuestra aproximación es también novedosa en España, aunque sintoniza con varios estudios de referencia europeos.
- Los resultados no solo se presentan en los términos (académicos) habituales, sino que también se ha buscado una traducción explícita en términos de prioridades de intervención. Para ello, se han estimado las FAP, que indican la proporción de problemas de salud mental que podrían evitarse interviniendo sobre los distintos factores de riesgo. Esta aproximación es también diferencial y se encuentra en sintonía con estudios recientes en Europa (Niedhammer et al., 2021), aunque el presente análisis combina condiciones de empleo/trabajo y condiciones de vida, proporcionando estimaciones por género, algo también novedoso.
- Esta investigación supone una contribución significativa al estudio de las desigualdades de salud mental en términos de género. Apuntala la conveniencia de que la llamada intersec-cionalidad evolucione hacia ejes de desigualdad basados en condiciones de empleo/trabajo (y no en términos de categoria laboral o clase social). Y como hemos mencionado previamente, apunta algunas condiciones de empleo/trabajo que tendrían más peso sobre la salud mental de las mujeres y, por tanto, podrían acelerar la reducción de la brecha de género en salud mental.
- Por último, los resultados proveen respaldo empírico a la necesidad de diseñar intervenciones que se dirijan a una mejor regulación de los ritmos, cargas, exigencias, es decir, de la intensidad del trabajo. En particular, los resultados en términos de FAP sugieren que con esta regulación se podría evitar alrededor del 50 por ciento y el 18 por ciento de los problemas de salud mental en hombres y mujeres, respectivamente. Estos resultados prepandemia están también en concordancia con los resultados europeos y nacionales basados en la Labour Force Survey/ Encuesta de Población Activa, que incluyen los efectos de la pandemia. En particular, en el caso de los trabajadores españoles expuestos a riesgos para la salud mental en el lugar de trabajo, los aspectos relacionados con las presiones de tiempo o las sobrecargas son los más extendidos, afectando al 53 por ciento expuestos a un riesgo para su bienestar mental, según la EPA de 2020.
Respecto a este último extremo y desde el punto de vista de las prioridades académicas, necesitamos una mejor comprensión de los elementos y procesos que condicionan los ritmos, las cargas y exigencias, es decir, de la intensidad del trabajo, y que operan de forma interactiva en múltiples niveles (macro, meso, micro); y que en el contexto del trabajo digital o del conocimiento parecen presentar un elemento singular que combina autorregulación e interiorización de la regulación externa (Pérez-Zapata et al., 2016). El contexto de trabajo cada vez más digitalizado y sin límites en los cómos, los dóndes, los cuán-dos, los cuántos o los con quién (Pérez Zapata, 2019) pone a los trabajadores entre la “espada” de la intensidad, el agotamiento, la ansiedad y la depresión (si no se ponen límites) y la “pared” de la precariedad material y simbólica (si se ponen límites).
En los lugares y tiempos de trabajo, estas dinámicas parecen conducir a la “paradoja de la autonomía”, según la cual la autonomía, un aspecto que tradicionalmente ha promovido la salud, aparece cada vez más implicada en condicionar los ritmos y las cargas de trabajo que dañan nuestra salud. En sintonía con esta paradoja, nuestros resultados sugieren que promover nuestra salud mental depende cada vez más de regular las cargas y los ritmos de trabajo, con independencia del grado de autonomía. En muchos casos, “poder marcar el ritmo de trabajo” o “tomar decisiones operativas sobre cómo realizar el trabajo” no se traduce en una mejor salud mental. Necesitamos profundizar en estas paradojas. Por otro lado, en los tiempos digitales y algorítmicos que nos ha tocado vivir (Todolí-Signes, 2021), podríamos argumentar que la tecnología y sus algoritmos operan en modo Dr. Jekyll (facilitando la flexibilidad, la autonomía y, eventualmente, la conciliación) y Mr. Hyde (aumentando las exigencias, la moni-torización, dificultando la desconexión y el descanso), ayudando, poco a poco, a que nuestras vidas se conviertan en eso que Remedios Zafra denomina vidas-trabajo (Zafra, 2021).
No tiene por qué ser así. Es posible desarrollar culturas de trabajo más sostenibles y saludables, que incorporen una regulación adecuada de los ritmos y las cargas de trabajo, entre otros. Es cierto que avanzamos demasiado lentamente y que necesitamos cambiar el paradigma de la salud laboral (Artazcoz, 2019) por uno que piense y actúe de un modo mucho más holístico; pero, también, que el impulso decidido de la administración vasca a la “Salud en todas las políticas” está detrás del desarrollo de la ESCAV 2018, un instrumento sin el cual esta investigación no habría sido posible.
Ahora, y en consonancia con unos resultados que sugieren que las condiciones de empleo/trabajo son el principal “determinante social” de la salud mental de los trabajadores, toca preguntarse: ¿podremos alguna vez sumar los esfuerzos trasversales (sociales, políticos, organizacionales, sindicales, académicos, etc.) para visibilizar y regular los incalculables costes personales, organizacionales y sociales que esconde el empleo regular detrás de la Seguridad Social y el Sistema de Salud?
BIBLIOGRAFÍA
ARTAZCOZ, L. (2019). Hacia un nuevo paradigma de salud laboral. Archivos de Prevención de Riesgos Laborales, 22(1), pp.5-6.
BACIGALUPE, A., CABEZAS, A., BUENO, M. B. Y MARTÍN, U. (2020). El género como determinante de la salud mental y su medicalización. Informe SESPAS 2020. Gaceta Sanitaria, 34(Suppl. 1), pp. 61–67.
BAKKER, A. B. Y DEMEROUTI, E. (2007). The job demands-resources model: State of the art. Journal of Managerial Psychology, 22(3), pp. 309-328.
BAUER, G. R. (2014). Incorporating intersectionality theory into population health research methodology: Challenges and the potential to advance health equity. Social Science & Medicine, pp. 110, 10-17.
BURCHELL, B. (2006). Work intensification in the UK. En: D. PERRONS, C. FAGAN, L. MCDOWELL, K. RAY y K. WARD (eds.). Gender Divisions and Working Time in the New Economy (pp. 21–34). Cheltenham: E. Elgar.
BURR, H., ALBERTSEN, K., RUGULIES, R. y HANNERZ, H. (2010). Do dimensions from the Copenhagen Psychosocial Questionnaire predict vitality and mental health over and above the job strain and effort–reward imbalance models? Scandinavian Journal of Public Health, 38(3 suppl), pp. 59-68.
CABRITA, J., BILETTA, I., GERSTENBERGER, B. y VANDERLEYDEN, J. (2020). Gender equality at work. Luxemburgo: Publications Office of the European Union.
CAMPOS-SERNA, J., RONDA-PÉREZ, E., ARTAZCOZ, L., MOEN, B. E. y BENAVIDES, F. G. (2013). Gender inequalities in occupational health related to the unequal distribution of working and employment conditions: A systematic review. International Journal for Equity in Health, 12(1), pp. 1-18.
CUIJPERS, P., SMITS, N., DONKER, T., TEN HAVE, M. y DE GRAAF, R. (2009). Screening for mood and anxiety disorders with the five-item, the three-item, and the two-item mental health inventory. Psychiatry Research, 168(3), pp. 250-255.
DARROW, L. A. y STEENLAND, N. K. (2011). Confounding and bias in the attributable fraction. Epidemiology, 22(8), pp. 53-58.
ELOVANIO, M., HAKULINEN, C., PULKKI-RÅBACK, L., AALTO, A., VIRTANEN, M., PARTONEN, T. y SUVISAARI, J. (2020). General health questionnaire (GHQ-12), beck depression inventory (BDI-6), and mental health index (MHI-5): Psychometric and predictive properties in a Finnish population-based sample. Psychiatry Research, 289, 112973.
HENARES MONTIEL, J., RUIZ-PÉREZ, I. y SORDO, L. (2020). Salud mental en España y diferencias por sexo y por comunidades autónomas. Gaceta Sanitaria, 34, pp. 114-119.
HOEYMANS, N., GARSSEN, A. A., WESTERT, G. P. y VERHAAK, P. F. (2004). Measuring mental health of the Dutch population: A comparison of the GHQ-12 and the MHI-5. Health and Quality of Life Outcomes, 2(1), pp. 1-6.
JOHNSON, J. V. y HALL, E. M. (1988). Job strain, workplace social support, and disease: A cross-sectional study of a random sample of the Swedish working population. American Journal of Public Health, 78(10), pp. 1336-1342.
KARASEK, R. Y THEORELL, T. (1990). Healthy work. Nueva York: Basic Books.
KELLY, M. J., DUNSTAN, F. D., LLOYD, K. y FONE, D. L. (2008). Evaluating cutpoints for the MHI-5 and MCS using the GHQ-12: A comparison of five different methods. BMC Psychiatry, 8(1), pp. 1-9.
KRISTENSEN, T. S., BJORNER, J. B., CHRISTENSEN, K. B. y BORG, V. (2004). The distinction between work pace and working hours in the measurement of quantitative demands at work. Work & Stress, 18(4), pp. 305-322.
KUBICEK, B., PASĂKVAN, M., PREM, R., SCHÖLLBAUER, J., TILL, M., CABRITA, J., PARENT-THIRION, A. y WILKENS, M. (2019). Working conditions and workers’ health. Luxemburgo: Publications Office of the European Union.
LÓPEZ, G. M., CLANCHET, J. D., LÓPEZ, M. U., BONACHO, E. C. y BENAVIDES, F. G. (2016). Has the Spanish economic crisis affected the duration of sickness absence episodes? Social Science & Medicine, 160, pp. 29-34.
MARMOT, M. (2004). The status syndrome: How your social standing affects your health and life expectancy. Londres: Bloomsbury.
NAVARRO, A., UTZET, M., SALAS, S., LLORENS, C., MOLINERO-RUIZ, E. y MONCADA, S. (2017). Specific psychosocial exposures for workers’ mental health: A population-based study. American Journal of Industrial Medicine, 60(8), pp. 747-752.
NiEDHAMMER, I., SULTAN-TAÏEB, H., PARENT-THIRION, A. y CHASTANG, J. (2021). Update of the fractions of cardiovascular diseases and mental disorders attributable to psychosocial work factors in Europe. International Archives of Occupational and Environmental Health, pp. 1-15.
PAYÁ CASTIBLANQUE, R. y PIZZI, A. D. (2019). El impacto de los factores sociolaborales sobre la salud, el consumo de hipnosedantes y adictivos en España. Revista de la Asociación Española de Especialistas en Medicina del Trabajo, 28(4), pp. 311-327.
PÉREZ ZAPATA, Ó. (2015). Trabajo sin límites, salud insostenible: La intensificación del trabajo del conocimiento (Tesis doctoral). Universidad Complutense de Madrid, Madrid.
PÉREZ ZAPATA, Ó. (2019). Trabajo sin límites, salud insostenible: La intensificación del trabajo del conocimiento. Madrid: Marcial Pons.
PÉREZ-ZAPATA, Ó., ÁLVAREZ-HERNÁNDEZ, G. y CASTAÑO COLLADO, C. (2017). Engagement y/o intensificación del trabajo, ¿opción y/o obligación?: “Si no haces lo que te gusta, te tiene que gustar lo que haces”. Política y Sociedad, 54(3), p. 77.
PÉREZ ZAPATA, Ó., ÁLVAREZ HERNÁNDEZ, G., CASTAÑO COLLADO, C. y LAHERA SÁNCHEZ, A. (2015). Sostenibilidad y calidad del trabajo en riesgo: la intensificación del trabajo del conocimiento. Revista del Ministerio de Empleo y Seguridad Social, 116, pp. 175-214.
PÉREZ-ZAPATA, O., ÁlVAREZ-HERNÁNDEZ, G. y REVillA CASTRO, J. (2019). Digitalización, intensificación del trabajo y salud de los trabajadores españoles [Comunicación]. Congreso Interuni-versitario OIT Sobre El Futuro Del Trabajo, Sevilla.
PÉREZ-ZAPATA, O., SERRANO PASCUAL, A., ÁLVAREZ-HERNÁNDEZ, G. y CASTAÑO COLLADO, C. (2016). Knowledge work intensification and self-management: The autonomy paradox. Work Organisation, Labour and Globalisation, 10(2), pp. 27-49.
PINILLA GARCÍA, F. J. y LÓPEZ PELÁEZ, A. (2017). La intensificación del trabajo en España (2007-2011): Trabajo en equipo y flexibilidad. Reis: Revista Española De Investigaciones Sociológicas, 160, pp. 79-94.
PINILLA GARCÍA, J., ALMODÓVAR, A., GALIANA, M., HERVAS, P. y ZIMMERMANN, M. (2017). Encuesta nacional de condiciones de trabajo. 2015 6ª EWCS- España. Madrid: Ministerio de Empleo y Seguridad Social.
RIVERO, F. M., PADROSA, E., UTZET, M., BENACH, J. y JULIÀ, M. (2021). Precarious employment, psychosocial risk factors and poor mental health: A cross-sectional mediation analysis. Safety Science, 143, 105439.
RUGULIES, R. (2019). What is a psychosocial work environment? Scandinavian Journal of Work, Environment & Health, 45(1), pp. 1-6.
SCHÜTTE, S., CHASTANG, J., PARENT-THIRION, A., VERMEYLEN, G. y NIEDHAMMER, I. (2015). Psychosocial work exposures among European employees: Explanations for occupational inequalities in mental health. Journal of Public Health, 37(3), pp. 373-388.
SIEGRIST, J. (1996). Adverse health effects of high-effort/low-reward conditions. Journal of Occupational Health Psychology, 1(1), pp. 27-41.
SMITH, M., PIASNA, A., BURCHELL, B., RUBERY, J., RAFFERTY, A., ROSE, J. y CARTER, L. (2013). Women, men and working conditions in Europe. Luxemburgo: Publications Office of the European Union.
THORSEN, S. V., RUGULIES, R., HJARSBECH, P. U. y BJORNER, J. B. (2013). The predictive value of mental health for long-term sickness absence: The major depression inventory (MDI) and the mental health inventory (MHI-5) compared. BMC Medical Research Methodology, 13(1), pp. 1-7.
TODOLÍ-SIGNES, A. (2021). Making algorithms safe for workers: Occupational risks associated with work managed by artificial intelligence. Transfer: European Review of Labour and Research, 10242589211035040.
UTZET, M., LLORENS, C., MORIÑA, D. y MONCADA, S. (2021). Persistent inequality: Evolution of psychosocial exposures at work among the salaried population in Spain between 2005 and 2016. International Archives of Occupational and Environmental Health, 94(4), pp. 621-629.
VICENTE PARDO, J. M. (2018). La gestión de la incapacidad laboral algo más que una cuestión económica. Medicina y Seguridad del Trabajo, 64(251), pp. 131-160.
VIVES, A., AMABLE, M., FERRER, M., MONCADA, S., LLORENS, C., MUNTANER, C. y BENACH, J. (2013). Employment precariousness and poor mental health: Evidence from Spain on a new social determinant of health. Journal of Environmental and Public Health, 2013: 978656.
WORLD HEALTH ORGANIZATION (2005). Mental health: Facing the challenges, building solutions: Report from the WHO European ministerial conference. Copenhague: WHO Regional Office Europe.
ZAFRA, R. (2021). Frágiles. Barcelona: Anagrama.
NOTAS
* Universidad Pontificia Comillas y Universidad Carlos III de Madrid (opzapata@comillas.edu).
** Universidad Carlos III de Madrid.
♦Agradecemos muy sinceramente a José Antonio Martín Montes, del Servicios de Estudios e Investigación Sanitarios del Gobierno del País Vasco, su profesionalidad y ayuda para la obtención de los microdatos de la ESCAV 2018.
1 Como reza su manifiesto (https://laskellys.wor-dpress.com/manifiesto/): “En las Kellys hay mujeres algunas están de prácticas, otras cobrando, algunas son eventuales, otras están fijas, algunas trabajan en plantilla, otras para una empresa externa, algunas tienen contrato de media jornada, otras de ocho horas, algunas están afiliadas a diferentes sindicatos, otras a ninguno, algunas son españolas, otras extranjeras, algunas son camareras de piso, otras ocupan otros rangos en el departamento de pisos… Algunas de ellas llevan muchos años trabajando de camareras de piso y les preocupa su salud y en qué condiciones van a jubilarse, otras llevan menos tiempo y les preocupa no repetir una vida laboral igual o peor que la de sus predecesoras”.
2 Los trastornos mentales supondrían un 5,74 por ciento de los episodios con baja, en el quinto lugar tras los trastornos musculoesqueléticos (23,32 por ciento), respiratorios (12,35 por ciento), infecciones (9,23 por ciento) y los trastornos digestivos (6,44 por ciento) (Vicente, 2018).
3 La cifra para el País Vasco procede de análisis propios con la EECT de 2015 (no mostrados).
4 También análisis propios (no mostrados) a partir de la EECT de 2015 utilizando las dos categorías más bajas a cualquiera de las cinco preguntas o que obtienen < 13 en el instrumento WHO-5. Los detalles metodológicos se pueden consultar aquí: https://www.psykiatri-regionh.dk/who-5/Docu-ments/WHO5_Spanish.pdf
5 Ídem nota 3.
6 Análisis propios con los microdatos de las EECT de 2015 (no mostrados).
7 https://www.ine.es/jaxi/Tabla.htm?tpx=48675&L=0
8 Las Kellys se integrarían en esta categoría, en particular bajo el epígrafe (CNO 921): “Personal de limpieza de oficinas, hoteles y otros establecimientos similares”.
9 Las cifras de este párrafo proceden del conjunto de trabajadores de la muestra de trabajadores vascos (4.027), incluidos autónomos (resultados no mostrados). Los resultados que mostramos en el cuadro 1 y a lo largo del artículo se concentran, sin embargo, en los trabajadores por cuenta ajena para poder analizar la influencia de variables de precariedad que solamente están disponibles para estos.
10 Resultado alineado con lo que ocurre con los datos de la EECT de 2015 para el conjunto de todos los trabajadores españoles (sin diferencias significativas entre los de mayor y menor estatus) utilizando el instrumento WHO-5 y los criterios ya señalados en la nota 4 (análisis propios con resultados no mostrados).
11 En términos de salud mental, el País Vasco presenta dinámicas alineadas con el resto de España. Véase https://www.mscbs.gob.es/estadEstudios/estadisticas/encuestaNacional/encuestaNac2017/SALUD_MENTAL.pdf
12 Otro caso con mucho eco en el deporte durante este año ha sido el de la tenista japonesa Naomi Osaka.
13 En este mismo 2021, el CIS ha dedicado una encuesta específica a la salud mental durante la pandemia (http://www.cis.es/cis/opencms/ES/9_Prensa/Noticias/2021/ prensa0494NI.html) señalando los miedos y las ansiedades relacionados con la COVID-19; y el INE, utilizando los resultados de la última Encuesta Europea de Salud en España (EESE 2020) ha destacado la comparación del antes y después de la pandemia con varios indicadores vinculados a la salud mental (i.e., la sensación de estar decaído, el poco interés o alegría por hacer cosas y los problemas para dormir) (https://www. ine.es/prensa/eese_2020.pdf).
17 Aunque existen conceptualizaciones más amplias y contextualizadas (Rugulies, 2019).
18 Algo que en España solo hacemos cada seis años y que haríamos bien en imitar.
19 Véase https://www.hse.gov.uk/statistics/causdis/ stress.pdf
20 En el caso británico, los trastornos mentales lideran las bajas, seguidos por los trastornos musculoesqueléticos.
21 En este contexto, “relacionadas” significa “provocadas” o “empeoradas” por el trabajo en los últimos doce meses (según los trabajadores).
22 Véase http://www.hse.gov.uk/statistics/adhoc-analy-sis/covid19-impact19-20.pdf
23 Otros factores destacados por los británicos, pero con un menor peso relativo serían los relacionados con las interre-laciones sociales y los cambios en el trabajo.
24 Véase https://www.ine.es/jaxi/Tabla.htm? tpx=48665&L=0
25 Véase https://www.ine.es/jaxi/Tabla. htm?tpx=48675&L=0. Además de “las presiones de tiempo o las sobrecargas”, los factores de riesgo más citados son “el trato difícil con clientes, pacientes, alumnos” (según el 15 por ciento de los expuestos a un riesgo para el bienestar mental) y la “inseguridad laboral” (según otro 15 por ciento).
26 Las exigencias de trabajo, el término más popularizado por la psicología del trabajo y de las organizaciones, se definen en el modelo JD-R, el más popular en la actualidad, como aquellos aspectos del trabajo (físicos, psicológicos, sociales u organizacionales) que requieren un esfuerzo físico o mental (cognitivo y/o emocional) sostenido y que implican ciertos costes fisiológicos y/o emocionales que pueden desembocar en estrés laboral, algo que, si se cronifica, se relaciona con un daño en la salud (Bakker y Demerouti, 2007). En el estudio de Utzet et al. (2021), se operacionalizan a partir de tres indicadores: “tener que trabajar muy rápido”, “tener suficiente tiempo para las tareas” y “tener tareas contradictorias”.
27 Una versión de la cual, mini-EPRES, se incluye en la ESCAV 2018 y se considera en nuestros análisis.
28 En el modelo JD-R los recursos se definen como aquellos aspectos físicos, psicológicos, sociales u organizacionales que ayudarían a los empleados de tres formas: 1) reduciendo las exigencias y sus costes; 2) ayudándolos a alcanzar sus metas; y 3) fomentando el crecimiento personal (Bakker y Demerouti, 2007). Bajo el modelo JD-R, los recursos estarían implicados en mecanismos motivacionales que facilitarían el llamado engagement en el trabajo.
29 Residentes en el País Vasco que señalan tener un empleo la semana anterior, aunque fuera por solo una hora, una estrategia de selección equivalente a la que se realiza en la EECT de 2015 en España.
30 No obstante, los resultados no parecen influidos de ninguna manera esencial por la utilización de ponderación o no (análisis no mostrados). También hemos comprobado que la distribución de trabajadores ocupados en grupos de edad, sexo y nivel estudios se encuentra en sintonía con los datos de la EPA de 2018. Se pueden consultar más detalles metodológicos sobre la ESCAV 2018 en https://www.euskadi. eus/informacion/encuesta-salud-2018-metodologia/web01-a3osag17/es/
31 Un 22 por ciento mayor que la EECT de 2015.
32 La escala MINI-EPRES utiliza diez ítems para medir seis dimensiones de precariedad (temporalidad, salario, desempoderamiento, vulnerabilidad, derechos y ejercicio de derechos).
33 Véase https://www.euskadi.eus/informacion/ encuesta-salud-2018-cuestionarios/web01-a3osag17/es/
34 Los cinco ítems son los siguientes: “Durante las últimas cuatro semanas, ¿cuánto tiempo…?” – (i5a) Estuvo muy nervioso/a. – (i5b) Se sintió con la moral tan baja que nada podía animarle. – (i5c) Se sintió en calma y con gran tranquilidad. – (i5d) Se sintió con desánimo y tristeza. – (i5e) Se sintió feliz. Las categorías de respuesta son las mismas: (1) siempre, (2) casi siempre, (3) muchas veces, (4) algunas veces, (5) solo alguna vez o (6) nunca. El índice se calcula así: MI = 100-((7- i5a) + (7- i5b) + i5c + (7- i5d) + i5e)-5)*4, siendo el rango de valores de 0 a 100. Mayores valores indican mejor salud mental.
36 Este es el centro de nuestros análisis: algunas de las condiciones de empleo/trabajo consideradas (además de las ocho ya incluidas en los modelos finales) son “tener mucho trabajo y estar agobiado”, “tener que mantener un nivel de atención alto/muy alto”, “tener que realizar un trabajo monótono/repetitivo”, “poder marcar el ritmo de trabajo”, “poder tomar decisiones operativas sobre cómo realizar el trabajo”, “la duración del contrato”, “la antigüedad”, “la forma en que se deciden los salarios”, “la indefensión ante el trato injusto de superiores”, “el miedo al despido de no hacer todo lo pedido”, “el derecho a indemnización por despido”, “el poder disfrutar los días de fiesta”, “el poder coger un día de permiso por motivos personales”, “el número de trabajadores a cargo”, “el tipo de jornada”, “la relación laboral” y el “nivel de satisfacción con el trabajo” (aunque esta última decidimos no incluirla en los análisis por su colinealidad tanto con la variable dependiente como con otras explicativas).
37 Todos los análisis se estratifican por género y realizan con el programa SPSS versión 24. Los datos de Pc no se muestran, pero los lectores interesados pueden contactar con los autores. Por simplificidad, en el gráfico 1, no se incluyen los intervalos de confianza de las FAP, aunque el lector interesado podría hacer una primera estimación a partir de los intervalos de confianza de los RP incluidos en el modelo III del cuadro 2 y las prevalencias medias que se muestran en el cuadro 1.
38 Enfocamos la atención en los trabajadores por cuenta ajena para poder estudiar la influencia de algunas variables ligadas con la precariedad, que solo se encuentran disponibles para estos, pero los principales resultados no parecen diferir significativamente para el conjunto de trabajadores, incluyendo los trabajadores autónomos (resultados no mostrados).
39 Aunque el peso y el tabaco pudieran tener un mayor componente de causalidad inversa, no es previsible que afecte significativamente a nuestros resultados principales.
40 A pesar de que nuestra orientación preventiva busca explicar la mala salud mental menos grave y más extendida, las muchas semejanzas entre el modelo III y el modelo IV que incluye los casos de mala salud mental más graves, sugiere la relevancia de los resultados y la discusión para la salud mental en general.
41 El informe de Cabrita et al. (2020) señala que los hombres ocupados en sectores tradicionalmente más femeninos se encontrarían incluso en peor situación que las mujeres.
42 Que se asocia con las potenciales diferencias en términos contractuales, sueldo y de jornada laboral (Smith et al., 2013).
43 Como parte de resultados no mostrados, hemos confirmado que, en el caso de la salud mental más grave (modelo IV), los principales resultados se mantienen: por ejemplo, actuando sobre los aspectos ligados a los ritmos, las cargas, exigencias o intensidad del trabajo reducirían en torno a un 34 por ciento de los casos de mala salud mental en el caso de los hombres, y un 9 por ciento en el de las mujeres.
44 Nuestros resultados sugieren el potencial daño de los ritmos, cargas o exigencias del trabajo con independencia de la categoría laboral. El alto estrés laboral al que están sujetos los directivos españoles también se ha encontrado en un estudio con la ENSE de 2017 (ver Payá y Pizzi, 2019).
45 Aunque la casuística es variada, el trabajo a tiempo parcial se ha relacionado con la precariedad (Campos Serna et al., 2013).
